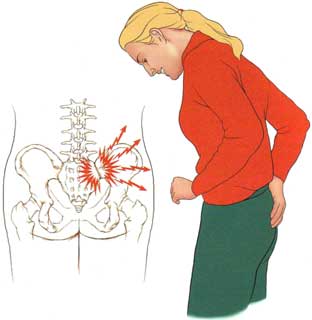
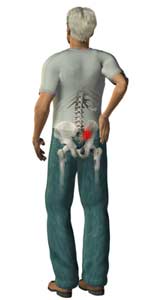
کمردرد شایعترین عارضه مرتبط با فعالیتهای شغلی میباشد و طبق نظر محققین، کار با کامپیوتر بسیار در بروز این عارضه مؤثر است. در این مقاله ارتباط کمردرد و کار با کامپیوتر و همچنین روش جلوگیری از بروز کمردرد توضیح داده میشود. در صورتی ابتلا به کمردرد بایستی سریعاً به جراح و متخصص ستون فقرات مراجعه کنید.
علت ایجاد کمردرد
انجام فعالیتهای روزمره به شکل نادرست، باعث افزایش فشار بر قسمتهای مختلف بدن و ایجاد درد در قسمت کمر میشوند. در طول زندگی عادتهای نادرستی در مورد نحوه انجام دادن امور مختلف به صورت ناخودآگاه در ذهن افراد ایجاد شده و در نتیجه فرد وارد شدن فشار بر بدن خود را نادیده میگیرد. کمردرد ناشی از کار با کامپیوتر در اثر استفاده از صندلی نامناسب، وضعیت نادرست بدنی و عدم تحرک ایجاد میشود. شایعترین دلایل بروز کمردرد شامل موارد زیر میباشند:
استفاده از صندلیهای نامناسب
برخی از صندلیهای اداری به شکل مناسب از قسمت پشت بدن محافظت نمیکنند و راستای آن با راستای بدن هماهنگ نمیباشد. این صندلیها باعث وارد آمدن فشار بر قسمتهای مختلف ستون فقرات میشوند و باعث ایجاد درد در ناحیه کمر، گردن، شانهها و حتی دستها میشوند.
وضعیت نامناسب بدنی
پشت بدن در حالت طبیعی بایستی به صورت صاف و مستقیم باشد. همچنین شانهها بایستی به سمت عقب قرار بگیرند. در حالت طبیعی انحنای مختصری در ستون فقرات وجود دارد. خم شدن بیش از حد به سمت جلو و پایین نگه داشتن سر میتواند باعث بروز مشکل در ستون فقرات شود.
نگه داشتن سر به سمت جلو
زمانی که پشت میز کار قرار دارید و از تلفن و یا کامپیوتر استفاده میکنید، سر به سمت جلو متمایل است. سر انسان به طور متوسط 10 پوند میباشد. قرار گرفتن سر به سمت جلو باعث وارد آمدن فشار بر عضلات گردن و قسمت بالای کمر میشود. هر چه سر بیشتر به سمت جلو متمایل شود، فشار بیشتری بر گردن و کمر وارد میشود.
قرار گرفتن شانهها به سمت جلو
صندلیهایی که در قسمت کمر بیش از حد نرم باشند و یا باعث ایجاد وضعیت بدنی نامناسب شوند باعث بروز کمردرد میشوند. در این حالت عضلات بدن در حالت تعادل قرار ندارند. برای اطمینان از تعادل عضلات بدن خود، در حالت ایستاده قرار بگیرید و پاها را به اندازه عرض شانهها باز کنید و دستهای خود را در دو طرف بدن خود قرار دهید. چنانچه انگشتان شست به سمت جلو قرار میگیرند، به احتمال زیاد عضلات بدن شما در حالت تعادل قرار دارند. اگر کف دستها به سمت عقب قرار میگیرند، عضلات بدن در حالت تعادل قرار ندارند.
خم شدن به سمت جلو از قسمت کمر
این وضعیت بدنی فشار زیادی بر مهرههای ستون فقرات در قسمت کمر وارد میکند و باعث فشرده شدن دیسکها میشود.
قرار گرفتن آرنجها با فاصله زیاد از بدن
در زمان بلند کردن اجسام از روی زمین هر چه جسم مورد نظر سنگینتر باشد و هر چه فاصله آرنجها از بدن بیشتر باشد، فشار بیشتری بر شانهها و قسمت فوقانی کمر وارد میشود. قرار دادن دستها به سمت جلو به منظور تایپ کردن یا نوشتن به مدت هشت ساعت در روز نیز باعث وارد آمدن فشار بر شانهها و کمر میشود.
عدم تحرک بدن انسان بایستی به طور مداوم در حرکت باشد. عضلات در اثر عدم تحرک اکسیژن و مواد مغذی کمتری از خون دریافت میکنند. نشستن در هر وضعیتی به مدت بیش از بیست دقیقه در اثر کاهش انعطافپذیری تانـدونها و ربـاطها سبـب بروز کـمردرد میشـود. استفاده روزانه از کامپیوتر برای مدت طولانی باعث ابتلای 40 درصد از افراد به کمردرد میشود. به همین جهت وضعیت بدنی بایستی به طور مداوم تغییر داده شود و پس از هر 30 دقیقه یک بار کار با کامپیوتر شخص باید حرکات ورزشی سبک انجام دهد. علاوه بر این بهتر است در زمان ساعات مداوم کار با کامپیوتر به مقدار زیاد آب نوشیده شود.
نگه داشتن گوشی تلفن بین شانه و گوش
بسیاری از افراد همزمان با استفاده از دستان خود، گوشی تلفن را بین شانه و گوش خود نگه میدارند. این وضعیت بدنی برای مدت زمان کوتاه آسیبی به بدن وارد نمیکند، ولی در صورتی که برای مدت طولانی انجام شود، باعث وارد آمدن فشار بر یک طرف گردن و قسمت فوقانی کمر میشود.
تشخیص کمردرد
کمردرد میتواند نشانهای از یک عارضه جدی باشد و امکان دارد به وضعیت بدنی ربطی نداشته باشد. به همین دلیل بایستی جهت تشخیص عارضه و رفع کمردرد به پزشک یا متخصص فیزیوتراپی مراجعه شود. بهتر است در زمان بروز کمردرد موارد زیر را در نظر گرفته شوند:
- آیا در طول روز برای مدت طولانی در وضعیت نشسته یا ایستاده قرار میگیرید؟
- آیا در زمان رانندگی، استفاده از کامپیوتر یا ابزار دیگر برای مدت طولانی در یک وضعیت ثابت قرار دارید؟
نحوه نشستن به شکل صحیح در زمان استفاده از کامپیوتر جهت جلوگیری از بروز کمردرد
- باسن خود را تا حد امکان در حالت منقبض قرار دهید.
- قفسه سینه و لگن را در یک راستا قرار دهید.
- عضلات شکم خود را در حالت منقبض نگه دارید.
- سر خود را در حالت خنثی قرار داده و شانههای خود را به سمت عقب نگه دارید.
- نشستن در حالت صاف و مستقیم در همه موارد الزامی نیست. شما میتوانید ضمن حفظ وضعیت ستون فقرات در حالت خنثی، به سمت جلو یا عقب متمایل شوید.
به منظور جلوگیری از قرار گرفتن بدن در وضعیت نامناسب در زمان کار با کامپیوتر، شخص بایستی هر 10 تا 15 دقیقه یک بار وضعیت بدنی خود را تغییر دهد. قرارگیری در وضعیت مناسب بدنی برای مدت طولانیتر از این مدت زمانی تقریباً غیر ممکن است. روش دیگر جلوگیری از بروز کمردرد، انجام حرکات جسمانی مختلف به طور مداوم در زمان کار با کامپیوتر است. برای مثال میتوانید همزمان با استفاده از تلفن همراه پیادهروی کنید و یا در زمان نشستن پشت میز کار، حرکات کششی انجام دهید.
راههای درمان و پیشگیری از کمردرد ناشی از کار با کامپیوتر
جهت درمان و پیشگیری از کمردرد ناشی از کار با کامپیوتر روشهای مختلفی وجود دارد. برخی از روشهای جلوگیری از بروز کمردرد شامل موارد زیر میباشند:
ورزش
هدف از انجام تمارین ورزشی دستیابی به موارد زیر میباشد:
- کشش عضلات لگن
- تقویت عضلات باسن و همسترینگ
- تقویت عضلات شکم
تقویت عضلات مرکزی بدن و استفاده صحیح از عضلات برای رفع کمردرد به کمک تمارین و حرکات ورزشی بسیار مفید میباشد. برخی از این تمارین ورزشی حرکات اصلاحی نام دارند.
یوگا
یوگا در پیشگیری و درمان کمردرد ناشی از کار با کامپیوتر بسیار مفید است. برخی از حرکات و وضعیتهای بدنی در یوگا باعث افزایش درد در قسمت کمر میشوند. بنابراین نحوه صحیح انجام حرکات و نوع وضعیت بدنی در یوگا اهمیت زیادی دارد. یوگا نوعی فعالیت بدنی ایمن و سالم محسوب میشود و در رفع درد کمر و گردن تأثیر به سزایی دارد.
پیلاتس
پیلاتس به منظور پیشگیری و درمان درد کمر و گردن بسیار مفید میباشد. بر خلاف تمارین ورزشی که باعث تشدید کمردرد میشوند، پیلاتس باعث رفع درد کمر و جلوگیری از بروز درد در قسمتهای مختلف بدن میشود. همچنین پیلاتس روش بسیار مناسبی جهت کاهش وزن بدن محسوب میشود و به همین دلیل در رفع کمردرد ناشی از اضافهوزن بسیار مؤثر است. در 15 سال گذشته، محبوبیت پیلاتس بسیار افزایش پیدا کرده است و افراد صرف نظر از فعالیت شغلی خود میتوانند جهت رفع کمردرد از این ورزش استفاده کنند.
تای چی
بسیاری از ورزشهای رزمی برای حفظ سلامت بدن مفید میباشند. تای چی به غیر از بهبود سلامت جسمانی، در حفظ سلامت ذهنی و روانی نیز مؤثر است و میزان انرژی در بدن را افزایش میدهد. این فعالیت ورزشی باعث تناسب اندام و رفع درد کمر و گردن نیز میشود.
ماساژ
ماساژ در بهبود کمردرد ناشی از کار با کامپیوتر بسیار مفید است. استفاده از این روش درمانی به طور مداوم در رفع درد کمر و گردن بسیار مؤثر میباشد. ماساژ به روشهای مختلفی انجام میشود و افراد بایستی با توجه به نوع درد ایجاد شده و محل ایجاد درد در بدن، از روش مناسب ماساژ استفاده کنند.
کایرو پراکتیک (درمان دستی)
استفاده از روش کایروپراکتیک یا درمان دستی در بهبود دردهای جسمانی بسیار مؤثر است. متخصص درمان دستی در درمان مشکلات اسکلتی – عضلانی تجربه و مهارت زیادی دارد و قادر است که علت ایجاد درد را تشخیص داده و درد کمر و گردن ناشی از کار با کامپیوتر را درمان کند. همچنین متخصص کایروپراکتیک نحوه کنترل درد در زمان انجام فعالیتهای روزانه را آموزش داده و استفاده از فعالیتهای جسمانی مؤثر در رفع کمردرد را به شخص توصیه میکند.
فیزیوتراپی
فیزیوتراپی در رفع کمردرد پس از آسیبدیدگی و یا در زمان بهبودی پس از جراحی تأثیر به سزایی دارد. استفاده از فیزیوتراپی به صورت مداوم باعث بهبود عضلات و تاندونها میشود. متخصص فیزیوتراپی به غیر از استفاده از روشهای مختلف جهت کاهش کمردرد ناشی از کار با کامپیوتر، نحوه انجام تمارین مختلف و استفاده از ابزارهای مخصوص را به بیمار آموزش میدهد. در برخی از مواقع در فیزیوتراپی از ارتعاش جهت بهبود درد استفاده میشود. در این روش درمانی ارتعاش باعث میشود تا در اثر انقباض، کشش تاندونها و افزایش جریان خون و اکسیژن، عضلات به حرکت دستگاه مخصوص ارتعاش واکنش نشان دهند و در نتیجه عضلات و تاندونها تقویت میشوند. استفاده از فیزیوتراپی به همراه کایروپراکتیک یا درمان دستی در بهبود درد کمر و گردن ناشی از کار با کامپیوتر بسیار مفید است.
استفاده از صندلی ارگونومیک
افراد در طول روز در منزل یا محل کار زمان زیادی را در حالت نشسته قرار دارند، به همین جهت استفاده از صندلی ارگونومیک با کیفیت مناسب از اهمیت زیادی برخوردار است. اولین قدم در جهت استفاده از صندلی مناسب، تعیین ارتفاع مناسب میز کار میباشد. تعیین ارتفاع میز و انتخاب صندلی مناسب با توجه به نوع فعالیت مورد نظر و همچنین قد شخص انجام میشود.