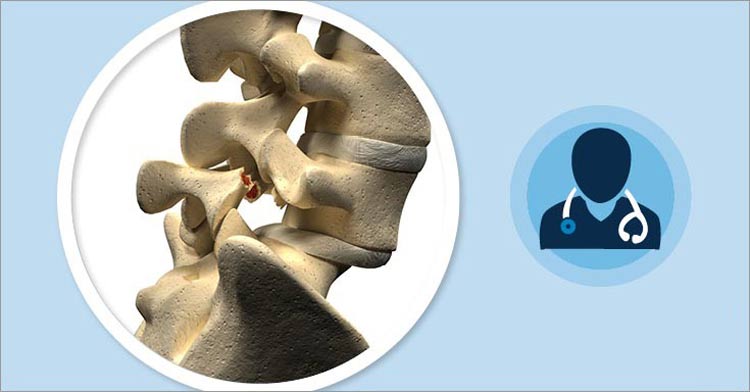
آنچه باید از دیسک کمر بدانیم
دیسک کمر چیست در چه سنی دیده میشود ؟
دیسک کمر بیماری افراد میانسال است ، یعنی شایع ترین سن ابتلا به دیسک کمر دهه سوم و چهارم ( بین 30 تا 40 سالگی ) است. در بسیاری از موارد قبل از تشدید ، درد کمر ماهها یا حتی سالها دوره های درد حاد کمر و سپس بهبود نسبی علایم را تجربه می کند. در یکی از این حملات درد کمر بسیار شدید میشود و دیگر به درمانهای طبی پاسخ نمیدهد.

علائم بیماری دیسک کمر چیست ؟
دیسک کمرمیتواند باعث ایجاد کمر درد یا درد اندام تحتانی بشود . گاهی از اوقات دیسک کمر تنها با درد اندام تحتانی بروز می کند . درد اندامهای تحتانی میتواند یک طرفه یا دوطرفهباشد .

فتق دیسک کمر بیمار

در اکثر موارد کمر درد حالت مواج دارد و با استراحت و درمان طبی برطرف می شود. درد دیسک کمر از نوع کمر درد مکانیکی می باشد. یعنی درد با فعالیت سنگین ، خم و راست شدن مکرر ، چرخش کمر یا بلند کردن بار سنگین یا زور زدن تشدید می شود. درد معمولاً در ناحیه تحتانی کمر شروع و به ناحیه ساکروایلیاک و گاهی تا پشت ران تیر می کشد. باید توجه داشت درد کمر تنها در اثر بیماری دیسک کمر نیست . نواحی دیگری از ستون فقرات شامل مفاصل فاست ها ، لیگمانهای طولی و پریوست مهره ها می توانند منشأ درد کمر و پشت ران باشند.

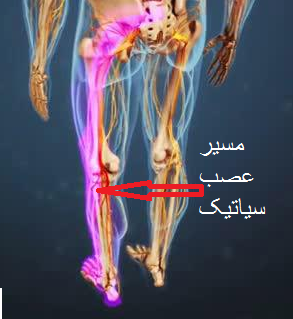
دردهایی که در اثر پارگی دیسک کمر ایجاد میشود و به اندامهای تحتانی تیر میکشد اصطلاحاً درد رادیکولر نامیده میشود . دردی که در مسیر عصب سیاتیک است یعنی از کمر به باسن ، پشت ران ، پشت یا خارج ساق پا تیر میکشد درد سیاتیک نامیده میشود.
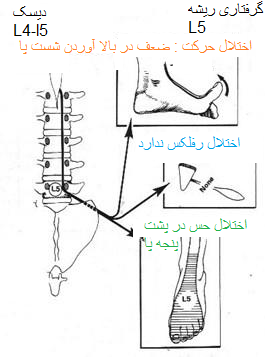
درد در مسیر ریشه L4 و L5

مسیر درد در ریشه های عصبی L1 تا S3

مسیر درد در ریشه های عصبی L 4 تا S1
.درد رادیکولر معمولاً به زیر زانو انتشار می یابد و در مسیر یک یا چند درماتوم سیر میکند . در سابقه این بیماران معمولاً کمردرد تکرار شونده با انتشار به ناحیه باسن وجود دارد .این درد معمولاً با خم شدن بیمار به طور ناگهانی تشدید می شود و بعد از یک دوره کوتاه استراحت و درمان طبی بهبود می یابد . درد اندام تحتانی که معمولاً شدیدتر از درد کمری است.
درد رادیکولر به علت فشار بر ریشه عصبی است و معمولا ناشی از پارگی دیسک است . این درد به درد اندامهای تحتانی تیر می کشد . درد اندام تحتانی معمولاً از درد کمری شدیدتر است . در مواردی که درد کمری از درد اندامهای تحتانی بیشتر باشد در تشخیص فتق دیسک باید شک نمود. در اینگونه موارد منشا درد میتواند ساختمانهای دیگر از قبیل فاستها لیگامانها و استخوان مهرهها باشد . درد ناشی از دیسک کمری معمولاً حالت متناوب دارد و با فعالیت و نیز در وضعیتهای خاص مانند نشستن ، زور زدن ، عطسه و سرفه کردن بدتر می شود. درد با استراحت برطرف می شود . هرگاه الگوی درد غیر معمول و یا درد بطور ثابت باشد باید به تشخیص پارگی دیسک شک کرد . دیسک کمر علاوه بر درد علایم دیگر مانند ضعف و پارستزی ( احساس گزگز و مور مور شدن یا احساس سر شدن و خواب زفتن اندامها )در درماتوم مبتلا دارد. در موارد ضعف و پارستزی در تمام سطوح اندام تحتانی منتشر میشود در تشخیص دیسک کمر ی باید شک کرد .
معاینه بیمازان مبتلا به فتق دیسک کمری
بیماران مبتلا به پارگی دیسک کمری معمولاً با درد حاد ، سفت شدن و اسپاسم عضلات مجاور ستون فقرات مراجعه میکنند . در این بیماران درد با راه رفتن و حرکت تشدید می شود. در موراد بسیاری انحنای طبیعی کمری ( لوردوز طبیعی کمری) از بین رفته و ستون فقرات فرد طوری کج میشود که فشار دیسک را بر روی ریشه عصبی کم کند به این حالت اصطلاحاً اسکولیوز ضد درد میگویند . پس ازانجام درمان طبی و کاهش درد حاد ، اسپاسم عضلانی نیز برطرف می شود و انحنای کمری و نیز کجی کمری به حالت اولیه برمیگردد .
در بیماران مبتلا به پارگی دیسک کمری ، لمس نقاط مختلف کمر از جمله فشار بر روی زائده خاری مهره مبتلا موجب ایجاد درد میشود که در اصطلاح پزشکی به این حالت تندرنس گفته میشود . اگر ریشه عصبی تحریک شود ، درد در طول مسیر عصب سیایتک( یعنی از باسن تا پشت ساق پا تیر بکشد )، هنگامی که بیمار به حالت دمر میخوابد اگر مسیر عصب سیاتیک را حس کنیم بیمار احساس درد خواهد کرد . همچنین با فشردن عصب سیاتیک در ناحیه زانو ، مجدداٌ درد ساق و درد باسن بروز می کند. به این حالت در اصطلاح پزشکی حالت فشار بر کمانگفته میشود . درپارگی دیسک کمری در سمت مبتلا علامت لازک مثبت است. برای به دست آوردن این علامت درحالیکه بیمار به حالت طاقباز خوابیده است زانوی بیمار را صاف نگه میداریم و اندام تحتانی را بالا میآوریم .


معاینه SLR در حالت نشسته

علامت لازک یا SLR مثبت یعنی ، ایجاد درد در اندام تحتانی یا کمر یا هر دو به علت کشیده شدن عصب سیاتیک میباشد . هر گاه هنگام معاینه بیمار با بالا آوردن یک اندام تحتانی درد در اندام تحتانی طرف مقابل ایجاد شود (یعنی مثلاً با SLR راست درد در اندام تحتانی چپ ایجاد شود) در اصطلاح پزشکی گفته میشود پاتوگنومونیک پارگی دیسک بین مهره ای است. یعنی با اطمینان بالای 90 درصد میتوان گفت که بیمار دچار پارگی دیسک کمر میباشد. علایم بالا آوردن اندام تحتانی که در اصطلاح پزشکی لازک یا SLR نامیده میشود معمولاً بین 30 تا 70 درجه مثبت است . یعنی هنگامی که اندام تحتانی با میز زاویه 30 تا 70 درجه درست میکند بیمار دچار درد میشود . اگر علامت لازک مثبت نشود به تشخیص پارگی دیسک کمر باید شک نمود.

با طولانی شدن درد اندام تحتانی ، ممکن است ضعف عضلانی و نیز لاغر شدن عضلات که در اصطلاح پزشکی به آن آتروفی عضلانی نیز گفته میشود ظاهر شود . برحسب پارگی دیسک در سطوح مختلف، ممکن است ریشه عصبی متفاوتی مبتلا شوند . دیسک بین مهره سوم و چهارم کمری که در اصطلاح پزشکی L3 و L4 نامیده میشود باعث فشار به ریشه چهارم کمری یعنی L4میشود . بنابراین به عنوان یک قانون کلی میتوان گفت که در ناحیه کمری پارگی دیسک بین دو مهره باعث فشار به ریشه عصبی پایینی میشود. علت این امر این است که در مثال فوق ریشه عصبی سوم کمری L3 از سوراخ بین مهره ای سوم کمری که در بالای دیسک L3 – L4 قرار دارد خارج می شود و بنابراین پارگی دیسک کمری باعث فشار به ریشه عصبی چهارم یا L4میشود .

نتیجه معاینه بیمار مبتلا به دیسک L4-L5
تشخیص افتراقی
تشخیص افتراقی درد کمر و اندامهای تحتانی شامل بیماریهای خود ستون فقرات و ارگانهای مجاور می باشد. برای تقسیمبندی علل کمردرد آنها را به دو دسته عوامل خارج از ستون فقرات وداخل ستون فقرات تقسیم می کنیم.عوامل خارج از ستون فقرات شامل سیستم ادراری تناسلی ، گوارشی ، عروقی ، اندوکرین و عصبی است. عوامل داخل ستون فقرات شامل بیماریهایی است که به طور اولیه از ستون فقرات منشأ می گیرند و شامل بیماریهای سیستم اسکلتی عضلانی ، سیستم خونی موجود در داخل ستون فقرات و سیستم عصبی موجود در داخل ستون فقرات میباشد .
اگرچه شایعترین علت کمر درد و در اندامهای تحتانی معمولاً بیماری دیسک کمری است، ولی همیشه باید علل دیگر ایجادکننده این درد ها را هم مد نظر داشت . بنابراین لازم است قبل از مطرح کردن تشخیص احتمالی پارگی دیسک کمری از بیمار معاینه کامل فیزیکی به عمل آید. بیماریهایی که علایم پارگی دیسک کمری را تقلید می کنند شامل : بیماری اسپوندیلیت آنکیلوزان ، مولتیپل میلوما ، نارسایی عروقی ، آرتریت هیپ ، استئوپروز با شکستگی مهره ها ، تومورهای اکسترادورال ، نوروپاتی محیطی و هرپس زوستر است.
علل درد کمر میتواند شامل تمام اعضایی باشد که حد فاصل بین پوست شکم در جلو تا پوست تنه در عقب وجود دارد . یعنی تمام اعضایی که در این مسیر قرار دارند(یعنی تمام اعضای داخل شکم و لگن ) می توانند باعث ایجاد درد کمر باشند. بیماریهایی مانند هوچکین لنفوما ، تومور ناحیه هیپ( یا مفصل ران ) میتوانند باعث کمردرد شوند . پس برای اجتناب از تشخیص غلط باید در وضعیت طاقباز شکم بیمار را معاینه کنیم و در وضعیت دمرو ( Prone ) مسیر عصب سیاتیک را با دست لمس کنیم تا علل شکمی یا علل عضلانی استخوانی که موجب فشار روی عصبسیاتیک میشوند را تشخیص دهیم.
تشخیص دیسک

دیسک پاره شده در میلو گرافی

spine subluxation یا جابجایی مهره های ستون فقرات
spine subluxation به وضعیتی گفته میشود که در آن یکی از مهرههای ستون فقرات بر روی مهرهی پایینی خود سر میخورد و از جای خود خارج میشود. در صورتی که این مهره بیش از اندازه لغزش داشته و جابهجا شود، میتواند بر روی شاخههای عصبی فشار وارد کرده و موجب بروز درد شود. معمولاً مهرههای قسمت پایینی ستون فقرات دچار سرخوردگی میشوند. کلمهی اسپوندیلولیستزی یک واژهی یونانی است که از ترکیب کلمات اسپوندیلوز به معنای ستون فقرات یا مهرهها و لیستزیس به معنای لغزش یا سر خوردن تشکیل شده است. روش درمان سرخوردگی مهرهها به عوامل مختلفی بستگی دارد، از جمله سن، وضعیت عمومی سلامتی بیمار، میزان سرخوردگی مهره کمر و شدت علائم بیمار. روشهای درمانی بهکاررفته، اغلب غیرجراحی هستند و شامل استراحت، دارودرمانی، ورزش و کایروپرکتیک میشوند.
انواع سرخوردگی مهره و علل آن
سرخوردگی مهره کمر دارای انواع مختلف و علل گوناگونی است که شایعترین آنها عبارتاند از:
سرخوردگی مهرهی مادرزادی
منظور از مادرزادی این است که سرخوردگی مهره از بدو تولد وجود دارد و نتیجهی شکلگیری غیرطبیعی استخوانها است. در این مورد، قرارگیری مهرهها در حالتی غیرطبیعی موجب میشود که بیشتر در معرض خطر سرخوردگی و لغزش بر روی یکدیگر باشند.
سرخوردگی مهره ایستمیک
این نوع از سرخوردگی مهره بر اثر ابتلا به اسپوندیلولیزیس ایجاد میشود. در این بیماری، شکستگیهای فشاری کوچکی در ستون مهرهها رخ میدهد که این شکستگیها موجب ضعیف شدن استخوانها میشود، تا حدی که جابهجا شده و به یک سمت سر میخورند.
سرخوردگی مهرهی فرسایشی
این نوع از سرخوردگی مهره شایع است. با بالا رفتن سن، دیسکهای بین مهرهای رطوبت خود را از دست میدهند و حالت ارتجاعی و تحمل فشار آنها کمتر میشود و در نتیجه نمیتوانند حرکات مختلف ستون فقرات را بهخوبی پشتیبانی و آنها را تحمل کنند.
سایر علل سرخوردگی مهره کمر که کمتر شایع هستند عبارتاند از:
- سرخوردگی مهره تروماتیک: وارد شدن آسیب فیزیکی موجب شکستگی و جابه جایی و سرخوردن استخوانها میشود.
- سرخوردگی مهره پاتولوژیک: ستون فقرات بر اثر ابتلا به بیماری مانند پوکی استخوان، عفونت یا تومو ضعیف میشود.
- سرخوردگی مهره پس از جراحی: سرخوردن مهره یا شدید شدن میزان لغزش آن پس از انجام جراحی ستون فقرات
عوامل خطر
سرخوردگی مهره، شایعترین علت درد کمر در نوجوانان است. علائم سرخوردگی مهره معمولاً در سن رشد صفحات استخوانی در نوجوانی رخ میدهد. سرخوردگی مهرهی فرسایشی اغلب در سنین بعد از ۴۰ سال رخ میدهد.
علائم
علائم سر خوردن مهرهها عبارتاند از:
- درد و گزگز پاها اغلب در یک سمت از بدن
- دردی تیر کشنده در ستون فقرات که تا دستها یا تا پاها منتشر میشود.
- دردی که در شبها یا در هنگام انجام حرکات خاص، تشدید میشود.
- دردی که پس از ایستادن یا نشستن تشدید میشود.
- ضعف عضلانی با علت نامشخص
- مورمور، سوزنسوزن شدن، درد یا سوزش در ناحیه مورد نظر
نوع درد ناشی از سرخوردگی مهره در هر یک از بیماران متفاوت است. اگر درد شما منجر به بیحسی یا گزگز در دست پا شده است به طوری که توانایی کنترل عضلات شما را تحت تاثیر قرار داده است، لازم است حتما به پزشک مراجعه کنید.
درجههای سرخوردگی مهره کمر
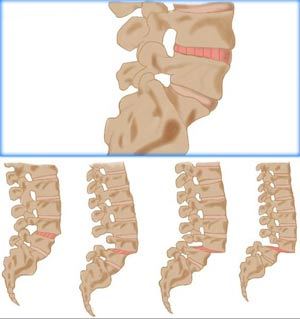
عکسبرداری رادیولوژی از ستون فقرات میزان سرخوردگی مهره را تعیین میکند. درجهی سرخوردگی مهره از I تا IV دستهبندی میشود:
- درجه ۱: ۱ تا ۲۵ درصد سرخوردگی مهر
- درجه ۲: ۲۶ تا ۵۰ درصد سرخوردگی مهره
- درجه ۳: ۵۱ تا ۷۵ درصد سرخوردگی مهره
- درجه ۴: ۷۶ تا ۱۰۰ درصد سرخوردگی مهره
به طور کلی سرخوردگیهای درجهی ۱و ۲ برای درمان نیازی به جراحی ندارند و با روشهای غیرجراحی درمان میشوند. سرخوردگیهای درجه ۳ و ۴ در صورت ماندگاری و دردناک بودن ممکن است به جراحی نیاز پیدا کنند.
عوارض
درد مداوم ناشی از سرخوردگی مهره میتواند منجر به کاهش حرکتپذیری بیمار و عدم فعالیت او شود. عدم تحرک و فعالیت نیز بهنوبهی خود موجب افزایش وزن، کاهش تراکم استخوانی، تحلیل رفتن عضلات و کاهش انعطافپذیری بدن میشود. همچنین در صورتی که مهره سرخورده بر روی عصب فشار وارد کرده باشد، احتمال بروز آسیب عصبی مداوم وجود دارد.
تشخیص
عکسهای رادیوگرافی با اشعهی ایکس از ستون فقرات میتوانند وجود سرخوردگی مهره را نشان بدهند. برای بررسی استخوانها و عصبهای درگیر نیاز به دیدن تصاویری با جزئیات بیشتر است که در این صورت اسکن ام آر آی یا سی تی باید تهیه شود.
درمان با کایروپرکتیک
در روش درمان های دستی ستون فقرات متخصص طب فيزيكي و توانبخشي و یا کایروپراکتیک انحراف موجود درمهره هاي بدن را شناسايي كرده وبا انجام يك حركت ريز و سريع كه به مهره وارد مي كند آنرا به جاي صحيح خود برمي گرداند و موجب كاهش دراماتيك درد گزگز و مورمور مي شود .
روش اصلاح و تنظيم ستون فقرات به كمك دست ( مانیپولاسیون کمر ) يك روش بي خطر و بدون عوارض می باشد كه اگر توسط فرد متخصص کایروپراکتیک انجام شود بسيار كمك كننده خواهد بود و مي تواند بيمار در مواردي از دردهاي حاد و مزمن كاملا رها شود. یکی از اصلی ترین کاربرد کایروپراکتیک درمان دیسک کمر می باشد که از آن با عنوان جا اندازی هم یاد می کنند.
پارگی عضلات چرخاننده بازو یا روتاتور کاف در شانه (ROTATOR CUFF TEAR)

عضلات چرخاننده بازو یا روتاتور کاف از چهار عضله تشکیل شدهاند که از خلف و قدام استخوان کتف در عقب منشأ گرفته و در جلو سر استخوان بازو را در بر میگیرند و به آن متصل میشوند . این عضلات دو وظیفه مهم بر عهده دارند ، از یک طرف سر استخوان بازو را در کاسه خود در مفصل شانه محکم نگه داشته و از طرف دیگر حرکات آن را در جهات مختلف سبب میشوند . این عضلات در مسیر خود از بین سر استخوان بازو و زائده ای از استخوان کتف که در بالای سر استخوان بازو قرار دارد عبور می کنند .
علت پارگی عضلات چرخاننده بازو یا روتاتور کاف در شانه (ROTATOR CUFF TEAR) چیست ؟
پارگی این عضلات دو علت شایع میتواند داشته باشد . پارگی آن میتواند به صورت ناگهانی و به دنبال یک آسیب شدید بر اثر سقوط روی دستان باز اتفاق افتد یا این که به صورت تدریجی در اثر تکرار حرکاتی که این عضلات را تحت فشار قرار میدهد رخ نماید . با افزایش سن از توانایی و قدرت این عضلات کاسته شده و استحکام آنها در برابر آسیبهای وارده کاهش پیدا میکند . در بررسیهای دقیقتر در محل اتصال این عضلات به استخوان سر بازو نواحی شناسایی شده که جریان خون خوبی ندارند و بر اثر فشارهای وارده مستعد آسیب و پارگی هستند . فعالیتهایی که مستلزم قرار گرفتن دست بالای سر میباشد باعث میشود که فاصله سر استخوان بازو با زائده استخوانی که در بالای آن قرار دارد کاهش پیدا کرده و این عضلات که بین آن دو قرار دارند تحت فشار قرار گرفته و در اثر تکرار این گونه فعالیتها آسیب ببینند و دچار پارگی بشوند . این وضعیت هم در ورزشهایی مانند تنیس ، والیبال ، بسکتبال و ورزشهای پرتابی دیده میشود و هم در مشاغلی مانند کارهای مختلف ساختمانی که در همه آنها دست مرتب بالای سر قرار میگیرد . در برخی به صورت ذاتی زائده استخوانی که در بالای سر استخوان بازو قرار دارد ، به سمت پایین برجسته است و فضای موجود برای عضلات چرخاننده بازو را کاهش میدهد . این افراد بیشتر مستعد ابتلا به این عارضه هستند .
علائم بالینی پارگی عضلات چرخاننده بازو یا روتاتور کاف در شانه (ROTATOR CUFF TEAR) چیست ؟
مشخصه این عارضه درد ناحیه شانه است . این درد ممکن است پیرامون مفصل شانه احساس شود یا به سمت پایین تا ناحیه بازو و حتی آرنج گسترش یابد . در مراحل ابتدایی ممکن است این درد در هنگام استراحت وجود نداشته باشد و فقط به هنگام حرکت مفصل شانه و آن هم در زوایای خاصی احساس گردد . با پیشرفت عارضه ، درد نیز افزایش پیدا کرده و در هنگام استراحت نیز فرد را رها نمیکند . در اثر درد و عدم استفادة مؤثر از عضو به تدریج توانایی عملکردی ماهیچهها کاهش پیدا کرده و در نگاه به کتف از پشت مشاهده میشود که این عضلات لاغر شده و تحلیل رفتهاند . عدم استفاده مؤثر از مفصل شانه به تدریج باعث پدیدآمدن عارضه خشکی و کاهش دامنه حرکات مفصل شانه میشود .
از مجموع چهار عضله ای که روتاتور کاف را تشکیل میدهند ، عضلةای به نام سوپرااسپیناتوس به علت موقعیت قرار گیری بیشتر و زودتر در معرض آسیب و پارگی میباشد . وظیفه این عضله در وضعیتی که اندام فوقانی کنار تنه قرار دارد شروع دور کردن آن از پهلو از تنه میباشد به همین خاطر در موارد پارگی در این عضله فرد نمیتواند بازو را از پهلو از تنه دور کند ولی اگر کمک شود که بازو از پهلو بالا بیاید فرد به کمک ماهیچههای دیگر میتواند آن وضعیت را حفظ نماید .
در رفتگی شانه

دررفتگی شانه و دررفتگی کتف و بازو زمانی رخ میدهد که گوی استخوان قسمت بالایی بازو (هومروس) در اثر وارد شدن نیرویی شدید به طور کامل از جای اصلی خود در کاسه شانه (حفره گلنوئید) خارج شود.
دررفتگی شانه و کتف معمولاً با درد شدید همراه است و بیمار تا زمان برگرداندن شانه به حفره نمیتواند دست و بازو را حرکت دهد.
نیمه در رفتگی شانه در صورتی رخ میدهد که مفصل شانه تاحدی از محل اصلی خود خارج شود و به سرعت و خود به خود نیز جا بیفتد.
دررفتگی کامل و نیمه دررفتگی مکرر مفصل شانه میتواند پیآمد وارد شدن ضربه یا ترومای ناگهانی یا ناپایداری مفصل باشد.
مفصل شانه متحرک ترین مفصل بدن و دارای دامنه حرکتی شگفتآور است. مفصل شانه این امکان را برای ما فراهم میآورد تا دست را بالای سر ببریم، پشت سر و بدن بچرخانیم و در جهتهای مختلف دراز کنیم. اما بهای این دامنه حرکتی گسترده ناپایداری مفصل است.
علائم و نشانه ها
از علائم دررفتگی شانه ، کتف و بازو می توان به موارد زیر اشاره کرد:
اکثر موارد دررفتگی شانه و کتف با درد شدید و ناگهانی پس از حادثه سقوط یا وارد شدن ضربه یا صدمه همراه است. بیمار در واکنشی طبیعی بازوی آسیب دیده را با دست دیگر میگیرد و مقابل بدن نگه میدارد.
بروز درد و احساس ناراحتی شدید در اثر هر گونه حرکت دست و بازو یکی از علائم رایج محسوب میشود. چنانچه شانه پس از جاانداختن همچنان ناپایدار باشد، بیمار همواره نگران خواهد بود که شانهاش هنگام انجام فعالیتهای روزانه آسیب ببیند و بیم آن را دارد که شانهاش صرفاً در اثر حرکتی عادی مجدداً دربرود.
درمان دررفتگی و نیمه دررفتگی شانه با جا انداختن شانه در دررفتگی خلفی و رو به پایین مشکل و گاهی غیرممکن است، چون سر استخوان هومروس زیر حفره گلنوئید گیر میکند.
علت ها و دلایل

رایج ترین دلایل دررفتگی (ناپایداری شانه)
- دررفتگی شانه در اثر وارد شدن ضربه مستقیم (تروماتیک)
دررفتگی با سرعت بالا یا تروماتیک شانه زمانی رخ میدهد که شانه در موقعیتی آسیبپذیر قرار بگیرد و ناگهان از جای خود خارج شود. در چنین حالتی معمولاً دست و بازو نیز رو به سمت بیرون و دور از بدن کشیده میشود. این مکانیسم در دررفتگی شانهای که هنگام تکل زدن در بازی فوتبال یا در اثر سقوط و زمین خوردن اتفاق میافتد، متداول است.
- کشیدگی بیش از حد و مکرر رباط شانه
شانه افراد مستعد شلی رباط شانه (هایپرموبیلیتی یا حرکت بیش از اندازه) به سادگی درمیرود. این افزایش ناپایداری غیرفعال شانه گاهی اوقات صرفاً ویژگی طبیعی شانه است و گاهی نیز نتیجه کشش بیش از اندازه و مکرر مفصل شانه هنگام انجام ورزشهایی مانند شنا، تنیس، والیبال و ورزشهای پرتابی، برای مثال کریکت و بیسبال است که حرکت بالای سر و کشش بیش از اندازه رباطهای شانه و کپسول مفصلی را ایجاب میکنند.
شل شدن رباطهای شانه به این معنا است که عضلههای چرخاننده شانه (روتاتور کاف) باید برای حفظ پایداری شانه سختتر کار کنند. اگر شانهای ناپایدار دارید، بهترین اقدام جهت جلوگیری از دررفتگی شانه یا توانبخشی این مفصل انجام دادن برنامه خاص تقویت عضله چرخاننده شانه تحت نظارت و راهنمایی متخصص فیزیوتراپی است.
3ـ ناپایداری چند جهتی
شانه تعداد اندکی از بیماران به دلیل زمینه ارثی شل بودن طبیعی رباطهای سراسر بدن و حرکت بیش از اندزه یا هایپرموبیلیتی در چند جهت ناپایدار است. این بیماران احساس میکنند که شانهشان شل است و با دررفتگی مکرر آن در چند جهت مواجه میشوند. این عارضه را ناپایداری چندجهتی میگویند.
جراحی پایدارسازی این گروه از بیماران به دلیل وجود فیبرهای کلاژن با خاصیت ارتجاعی زیاد رباطها، نشأت گرفته از عوامل ژنتیکی، معمولاً موفقیتآمیز نیست. بهترین روش مدیریت این عارضه پیگیری مداوم برنامه تقویت و پایدارسازی شانه است که البته حتماً باید توسط متخصص فیزیوتراپی تجویز شده باشد.
خواب رفتن،گزگز،سوزش و بی حسی پا: علت و درمان

علل بی حسی دست
بی حسی در یک و یا هر دو دست عبارتست از کاهش و یا فقدان حس در دست ها و انگشت ها. اغلب بی حسی دست ها با سایر تغییرات همراه است، مثل احساس مورمور و خواب رفتگی و سوزش.
بی حسی دست ها معمولا در اثر آسیب، اختلال و یا تحت فشار قرار گرفتن یک عصب یا یک گروه از اعصاب بازوها و مچ دست رخ می دهد.
بیماری هایی که روی اعصاب محیطی اثر می گذارند مثل دیابت نیز می توانند باعث بی حسی دست ها شوند، اگرچه این حالت اغلب باعث بی حسی پاها نیز می شود.
به ندرت، مشکلات مغز یا نخاع باعث بی حسی دست ها می شود و این حالت معمولا همراه با ضعف یا کاهش عملکرد بازو و دست همراه است.
خوشبختانه بی حسی دست ها به ندرت با بیماری های مرگبار مثل سکته مغزی و یا تومورها ارتباط دارد.
پزشک برای تشخیص علت بی حسی دست ها، نیاز به اطلاعات کامل و مفصل دارد. قبل از شروع درمان مناسب، آزمایشات مختلفی برای اثبات علت مشکل مورد نیاز است.
علل احتمالی بی حسی یک و یا هر دو دست عبارتند از:
1- اعتیاد به مشروبات الکلی
2- آمیلوئیدوز (زمانی که موادی به نام پروتئین های آمیلوئید در اندام های بدن جمع می شوند)
3- آسیب شبکه عصبی بازویی (آسیب شبکه اعصابی که پیام های عصبی را از نخاع به شانه، بازو و دست ها می برند)
4- سندرم تونل کارپال
5- اسپوندیلوز گردنی (فرسایش و ساییدگی دیسک های گردن در اثر افزایش سن)
6- کیست گانگلیون (برآمدگی غیر سرطانی که بیشتر در کنار تاندون ها و مفاصل مچ دست دیده می شود)
7- سندرم گیلن باره (یک بیماری نادر که در آن، سیستم ایمنی بدن به اعصاب حمله می کند)
8- بیماری ایدز
9- بیماری لایم (یک بیماری در اثر یک گزش یک نوع کنه)
10- بیماری ام اس
11- سندرم پارانئوپلاستیک سیستم عصبی (یک گروه از اختلالات نادر که در برخی بیماران سرطانی دیده می شود)
12- نوروپاتی محیطی (آسیب اعصاب محیطی که اغلب باعث بی حسی و درد دست ها و پاها می شود)
13- بیماری رینود (اختلالی که باعث می شود برخی قسمت های بدن در واکنش به سرما و یا استرس، بی حس و سرد شوند مثل نوک انگشتان دست)
14- عوارض جانبی داروهای شیمی درمانی
15- سندرم شوگرن (یک بیماری خود ایمنی که باعث خشکی چشم ها و دهان می شود)
16- آسیب نخاع
17- سکته مغزی
18- بیماری سیفیلیس
19- دیابت نوع 2
20- تحت فشار قرار گرفتن عصب دست
21- واسکولیت (التهاب و ورم رگ های خونی)
22- کمبود ویتامین ب 12 در بدن

چه موقع نزد پزشک برویم؟
تعیین علت بی حسی دست ها مهم است. اگر بی حسی دست ها برای مدت زمان طولانی ادامه داشت و یا به سایر قسمت های بدن کشیده شد، برای معاینه خود نزد پزشک بروید.
درمان بی حسی دست ها بستگی به علت ایجادکننده آن دارد.
در شرایط زیر با اورژانس (115) تماس بگیرید:
اگر بی حسی دست ها به طور ناگهانی شروع شد، به خصوص اگر همراه با احساس ضعف، فلج شدن، سرگیجه، حالت گیجی، صحبت کردن به سختی و یا سردرد شدید و ناگهانی بود.
اگر بی حسی دست ها دارای ویژگی های زیر بود، یک وقت ملاقات با پزشک بگیرید:
– به تدریج شروع شود و یا بدتر گردد و ادامه داشته باشد.
– به سایر قسمت های بدن کشیده شود، یعنی سایر قسمت های بدن هم بی حس شوند.
– هر دو طرف بدن را بی حس کند.
– مدتی بیاید و مدتی از بین برود.
– در اثر برخی فعالیت ها و کارهای خاص ایجاد شود، به خصوص در اثر کارهای تکراری مثل تایپ کردن.
– فقط یک قسمت از دست را بی حس کند مثل انگشتان دست.
تفاوت دیسک گردن با آرتروز گردن چیست
آرتروز زمانی رخ می دهد که غضروف های اطراف مفاصل دچار پارگی شوند، که این پدیده حرکات نرم و آسان استخوان ها را دچار اختلال کرده و نهایتا منجر به تورم و درد مفاصل می شود.
زمانی که این اتفاق در مهره های گردن رخ دهد به عنوان آرتروز گردن شناخته می شود. گاهی اوقاب آسیب غضروف ها می تواند در اثر بیماری های مخرب ایجاد شود که به آن استئوآرتریت گردن گفته می شود. مفاصل گردن یکی از مهمترین قسمت های حرکتی ستون فقرات هستند.
دو مفصل گردنی کوچک در پشت هر مهره قرار گرفته که امکان حرکات به سمت جلو / عقب و خم کردن را فراهم می کنند. این مفاصل دربرگیرنده غضروف در سطوح بالایی و پایینی بوده تا قسمت های پشتی استخوان های ستون فقرات را محافظت کنند.
در غیاب غضروف، استخوان ها بر روی همدیگر حرکت کرده که این امر منجر به ساییده شدن، التهاب و درد خواهد شد که منجر به آرتروز گردن می شود. دیسک گردن شامل یک لایه بافته شده از فیبرهای غضروفی است که در عین سخت بودن منعطف نیز می باشد.
درون این لایه فیبری حلقوی، بوسیله یک ماده ژله ای نرم پروتئینی پر شده است که امکان مهار ضربه و استرس را بوسیله دیسک فراهم می کند. مجموعا شش دیسک گردن ژله مانند بین مهره های گردنی وجود دارد که حین حرکت، آن ها را از سایش بر یکدیگر حفظ می کند.
تفاوت میان دیسک گردن با آرتروز گردن
یکی از دلایل شایع دردهای گردن آسیب به دیسک گردن است که این درد تا بازوها امتداد می یابد. این درد زمانی ایجاد می شود که دیسک دچار پارگی و جراحت شده باشد، به گونه ای که منجر به نشت محتویات ژله ای آن به بیرون شود.
دلایل ایجاد آرتروز گردن
آرتروز گردن با افزایش سن تشدید خواهد شد. سایش و پارگی های مداومی که طی گذر عمر ایجاد شده است یکی از عوامل اصلی این پدیده خواهد بود. علاوه بر سن دلایل دیگری نیز در ایجاد و توسعه آرتروز گردن نقش دارند، نظیر:
عوامل ژنتیکی:
نشانه هایی از بروز آرتروز گردن بصورت ژنتیکی یافت شده است. بر این اساس بعضی افراد بطور ژنتیکی دارای غضروف های ضعف و آسیب پذیرتر هستند.
جراحت:
آسیب و جراحت در غضروف یا کپسول های محافظ مفصل، سبب التهاب مفصل شده بطوری که غضروف راحت تر می شکند. افتادن یا فعالیت های ورزشی سنگین می تواند سبب آسیب به مفاصل شود.
شغل:
بعضی از مشاغل، از جمله مواردی که نیاز به انجام یک حرکت تکراری یا بلند کردن یک شی سنگین دارد می تواند استرس و فشار بر ستون فقرات را تشدید کند.
وزن:
افراد مبتلا به اضافه وزن سریع تر دچار آرتروز گردن می شوند. وزن بیشتر به معنی افزایش فشار و استرس بیشتر به مفاصل است.
دیسک گردن
در کودکان، بیش از 85 درصد دیسک گردن را آب تشکیل می دهد. با افزایش سن از محتوی آب دیسک گردن کم می شود. بر اساس گزارشات با رسیدن سن به 70 سال، میزان آب موجود در دیسک گردن از 85 به 70 درصد میرسد. اما در بعضی افراد دیسک گردن با سرعت بیشتری آب از دست می دهد.
هرچه دیسک گردن خشک تر شود، انعطاف پذیری آن کمتر شده و شکننده تر می شود. در این حالت دیسک گردن نمی تواند به طور طبیعی خود را ترمیم کند چرا که دیسک گردن فاقد رگ های خونی بوده و مواد غذایی و متابولیت ها را طی فرآیند انتشار از غضروف های پیرامون تامین می کند.
آرتروز گردن
عصبهای حسی مهم که به سروصورت میرسند از گردن عبور میکنند. ستون فقرات گردن دارای هفت مهره است که قابلیت حرکتکردن دارند و باعث میشوند بتوانیم گردن خود را به اطراف حرکت دهیم. گردن میتواند بهدلیل نرم و قابل انحنابودن بهراحتی هنگام زمینخوردن یا حوادث آسیب ببیند و بهدلیل اینکه رگهای مهم و حساس مغز از گردن عبور میکنند صدمهدیدن گردن باعث قطعشدن جریان خون و همچنین مشکلات حسی میشود.

عوامل آرتروز گردن
پیشگیری از آرتروز گردن
لیز خوردگی مهره
کلمه ی اسپوندیلولیستزیس (سرخوردگی مهره کمر) بمعنی اینست که در قسمت پائین ستون فقرات ، مهره ای از جای طبیعی خود لیز خورده است.اصطلاحسرخوردگی مهره با سرخوردگی دیسک کمر نباید اشتباه گرفته شود .
علائم لیزخوردگی مهره:
در افراد مختلف علائم سرخوردگی مهره کمر متفاوت است.
● ممکن است بی علامت باشد،علائم مختصری داشته باشد یا علائم شدیدی ایجاد کند از جمله علایم آن موارد زیر است
● کمردرد در قسمت پائین کمر که اغلب با فعالیت بدتر می شود
● سیاتیک(دردی است که به سمت پائین پاها درنتیجه آسیب عصب منتشر می شود)
● سفت شدن عضلات هامسترینگ (پشت ران بخصوص در بچه ها)
● سختی وخشکی در قسمت ستون فقرات
● حساس بودن ناحیه ای از ستون مهره ها کمر که در آن لیز خوردگی وجود دارد
علل لیزخوردگی مهره:
در کودکان معمولا بدلیل نقایص هنگام تولد است ویا ممکن است بعلت آسیب ناگهانی باشد. با توجه به نرمی ستون فقرات کودکان برخی حرکات مثل خم شدن به عقب و پل زدن باعث شکستگی مهره می شود که می تواند به لیز خوردگی منجر شود.
در بالغین اکثرا بعلت فرسایش ناشی از افزایش سن و بیماریهای دژنراتیو(تحلیل برنده ستون فقرات) مانند آرتریت یا التهاب مفاصل است.
سایرعلل لیزخوردگی عبارتند از:
● بیماری استخوانی
● شکستگی ناشی از ضربه ناگهانی
● شکستگی استرسی بعلت فشار مداوم روی ستون فقرات واغلب این نوع شکستگی ها در ژیمناستها ووزنه برداران دیده می شود
چه زمانی باید به متخصص طب فیزیکی مراجعه کنید؟
● درد مداوم ویا سفتی در ناحیه ستون فقرات
● درد مداوم در باسن هاو رانها
● اگر قوس کمر شدید است
پزشک بیمار رامعاینه می کند و تستهایی مانند بالا بردن مسقیم پا راانجام می دهد تا درد و بیماری را بررسی کند.
گرافی (عکس رادیولوژی ساده) در حالت ایستاده از ستون مهره هانشان می دهد که یک یا چند تا ازمهره ها،لیز خوردگی دارد یا اگرمشکل دیگری مانند شکستگی وجود داشته باشد، آنرا نشان می دهد. در مواردی لازم می شود از بیمار سی تی اسکن و ام آر آی ستون فقرات بعمل آید.
عوارض احتمالی لیزخوردگی ستون مهره ها
اگر برای درمان لیز خوردگی اقدام نشود ممکن است گاهی اوقات باعث انحراف غیر طبیعی ستون فقرات شود. همچنین در لیز خوردگی های شدید ممکن است باعث آسیب به نخاع شود. جا اندازی (تنظیم ستون فقرات) بصورت کایروپراکتیک و ممکن است باعث بدتر شدن لیزخوردگی مهره ها و آسیب نخاع گردد.
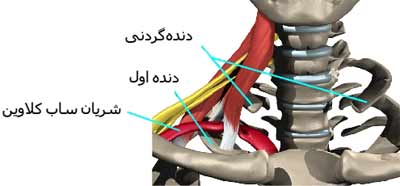
دنده گردنی
مقدمه ای در مورد دنده گردنی
دنده گرنی نام دنده ای در بدن است که بطور طبیعی نباید وجود داشته باشداکثر موارد دنده گردنی نیاز به اقدام خاصی ندارد و مشکلی را برای فرد ایجاد نمیکند.
ولی گاهی هست و وجود آن دردسر ساز میشود. وجود دنده گردنی ممکن است باعث ایجاد درد در گردن و دست و بی حسی یا مور مور شدن دست شود.

دنده گردنی چیست؟
دنده گردنی حاصل رشد مادرزادی بیش از حد استخوانی یا زائده فیبری دنده ای مهره گردنی هفتم می باشد . این وضعیت در اغلب موارد بویژه در جوانان موجب بروز علائم بالینی نمی شود اما در سنین بالاتر که بتدریج شانه ها افتاده ترمی شوند ممکن است موجب علائم بالینی شده و فرد را وادار به مراجعه به پزشک می نماید .

آناتومی دنده گردنی
ستون مهره انسان از
بالا به پایین از 7 مهره گردنی و سپس 12 مهره سینه های و سپس 5 مهره کمری و پایینتر از آن مهره های خاجی و دنبالچه ای تشکیل شده است. هر مهره به شکل یک استوانه است که از دو طرف آن دو شاخک استخوانی به نام زوائد عرضی بیرون زده است.
در 12 مهره سینه ای در کنار هر کدام از این زوائد عرضی یک دنده متصل شده است. پس 12 مهره سینه ای 12 جفت دنده در دو طرف دارند که قفسه سینه را درست میکنند. مهره های گردنی هم زوائد عرضی را دارند ولی دنده ندارند. گاهی اوقات پایینترین مهره گردن یعنی مهره هفتم هم یک دنده دارد که البته به اندازه دنده های سینه ای نیست و از آنها کوچکتر است. پس این دنده در بالای دنده اول سینه ای قرار میگیرد. به این دنده اضافی دنده گردنی میگویند و از هر 200 انسان در یک نفر وجود دارد. پس این انسان ها بجای 12 جفت دنده 13 جفت دنده دارند.
دنده گردنی میتواند در یک طرف گردن باشد و یا میتواند دو طرفه باشد. همانطور که گفتیم یک سر این دنده به مهره هفتم گردنی متصل شده است ولی سر دیگر آن معمولا آزاد است. البته گاهی اوقات سر دیگر آن با دنده اول سینه ای مفصل میشود و یا گاهی اوقات از سر این دنده گردنی یک نوار بافتی محکم خارج شده و به دنده اول متصل میشود.

سندرم توراسیک اوت لت چیست؟
مشکلاتی که بر اثر دنده گردنی بوجود میایند همان مشکلاتی هستند که در سندرم توراسیک اوت لت وجود دارند.
در واقع یکی از علل ایجاد سندرم توراسیک اوت لت وجود دنده گردنی است. پس در ادامه مقاله بجای صحبت در مورد مشکلات دنده گردنی در مورد بیماری که از آن وسیع تر است (و دنده گردنی یکی از علل آن است) یعنی سندرم توراسیک اوت لت صحبت میکنیم و مواردی را که توضیح خواهیم داد میتوان به دنده گردنی هم تعمیم داد.
سندرم توراسیک اوت لت بیشتر در سنین 50-20 سالگی دیده میشود و در زنان 9-3 برابر بیش از مردان وجود دارد.
در کسانی که به علت تغییرات آناتومیک ذکر شده، مستعد بروز این بیماری هستند معمولا بعد از فشارهایی که به ناحیه شانه و گردن وارد میشود این بیماری بروز میکند. بنابراین ممکن است بیمار سالها دنده گردنی داشته باشد ولی هیچ مشکلی برای او بوجود نیاید ولی بعد از بروز اتفاقی، مشکلات و علائم بیماری ظاهر شوند. البته اگر این اتفاقات نیفتند ممکن است بیمار تا آخر عمر بدون مشکل سر کند.

عللی که میتوانند موجب این فشارها شوند و علائم سندرم توراسیک اوت لت را ظاهر کنند عبارتند از:
یک ضربه به گردن
مثل تصادف اتومبیل و حرکت شدید گردن به عقب در حین تصادف و ضربه به عقب ماشین
انجام کار یا ورزشی
که مستلزم انجام حرکات مکرر و تکراری با دست (بخصوص حرکات دست در بالای سر) است. این بیماری در افراد با شغل هایی مانند کار در خطوط تولید، کار با کیبورد کامپیوتر یا چیدن اجناس در قفسه های بالایی فروشگاه بیشتر دیده میشود.
بعد از بلند کردن اجسام سنگین

علت ایجاد دنده گردنی چیست ؟
رشد بیش از حد زائده دنده ای می تواند یک طرفه یا دو طرفه باشد . این ضایعه می تواند به هر اندازه ای از یک برجستگی کوچک استخوانی که اغلب با یک دنباله فیبری همراه است تا یک دنده کامل باشد .
شریان زیرترقوه ای و تنه تحتانی شبکه بازوئی بر روی این دنده قوس می زنند . در برخی موارد تنه عصبی بر روی دنده تحت فشار قرار گرفته و آسیب می بیند .
در این موارد علائم عصبی ظاهر می شود . علائم عروقی نیز احتمالاً به طور مشابهی در اثر وارد کردن آسیب به شریان زیرترقوه ای ایجاد می شود .

اهمیت دنده گردنی چیست؟
برای درک اهمیت دنده گردنی باید ابتدا بدانیم فضای خروجی سینه یا توراسیک اوتلت Thoracic outlet چیست.
در جلو و بالای دنده اول، استخوان ترقوه قرار گرفته است.
بین دنده اول و استخوان ترقوه فضایی وجود دارد که به آن فضای خروجی سینه یا توراسیک اوت لت میگویند. از لحاظ آناتومی این فضا در بین قاعده گردن و زیر بغل شما قرار گرفته است.
در نزدیکی این فضا عضلاتی هم به نام عضلات اسکالن Scalenus muscles قرار دارند. اهمیت این فضا در اینست که عروق و اعصاب مهمی از آن عبور میکنند.

اعصاب مهمی که از دو طرف مهره های گردنی خارج میشوند به هم میپیوندند و ایجاد شبکه ای را میکنند که به آن شبکه بازویی Brachial plexus میگویند.
از این شبکه بازویی اعصاب مهمی منشعب میشود که حس و حرکت کل اندام فوقانی را ایجاد میکنند. این شبکه بازویی از توراسیک اوت لت عبور میکند.
همچنین شریان مهمی به نام شریان ساب کلاوین Subclavian یا زیر ترقوه ای از آئورت خارج میشود و از این فضا عبور میکند و سپس به اندام فوقانی رفته و کل اندام را تغذیه میکند. در این فضا وریدی هم به همین نام قرار دارد.
اهمیت این فضای توراسیک اوت لت در بیماری است که به علت تنگ شدن این فضا ایجاد شده و به آن سندرم توراسیک اوتلت Thoracic outlet syndrome میگویند. این فضا به علل مختلفی میتواند تنگ شود.
تنگ شدن آن معمولا در طرف راست یا چپ است ولی میتواند دو طرفه هم باشد. بدنبال تنگ شدن این فضا اعصاب شبکه بازویی تحت فشار قرار میگیرند و فشار به این اعصاب، علائمی را برای بیمار ایجاد میکند. گاهی هم ممکن است شریان یا ورید ساب کلاوین هم در این فضا گیر کنند که فشار به آنها هم میتواند علائم دیگری را برای بیمار ایجاد کند.
اهمیت دنده گردنی اینست که وجود آن یکی از شایعترین علل ایجاد سندرم توراسیک اوت لت است.

تشخیص بیماری دنده گردنی چگونه است؟
این بیماری ممکن است با سندرم مجرای مچ دستی، فشار روی عصب اولنار، فتق دیسک بین مهره ای گردنی، آسیب های کلاهک چرخاننده (Rotator Cuff) و سندرم پان کوست (Pan Cost syndrome) اشتباه شود.