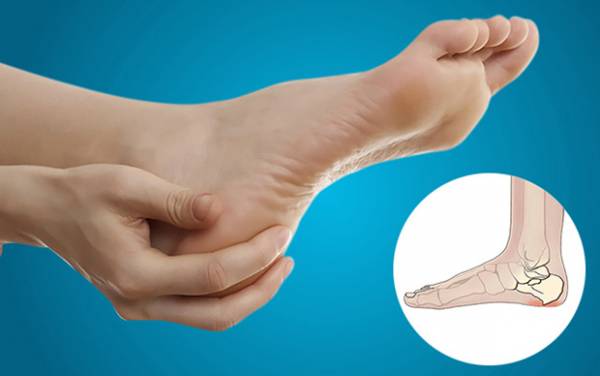
پیچ خوردن ( رگ به رگ شدن و کشیدگی) مچ پا چیست و چگونه ایجاد میشود
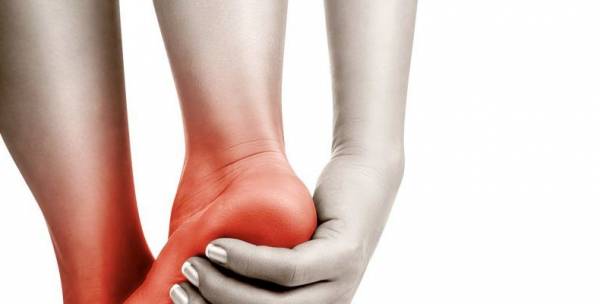
پیچ خوردن یا رگ به رگ شدن مفصل مچ پا از جمله شایعترین آسیب های اندام تحتانی است . مفصل مچ پا بیش از هر مفصل دیگر بدن پیچ میخورد و این پیچ خوردگی بیشتر در جوانان و افراد میانسال دیده میشود. این ضایعه معمولاً در حین ورزش اتفاق میافتد گرچه گاهی در حین راه رفتن روی زمین های ناهموار هم ایجاد میشود .
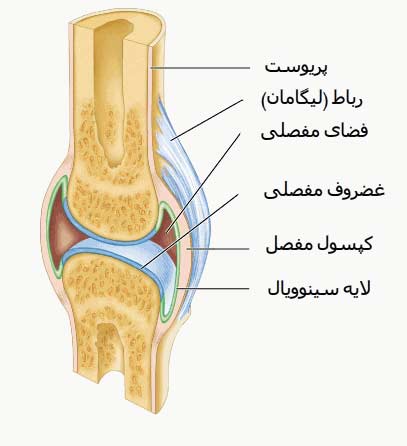
آناتومی مچ پا
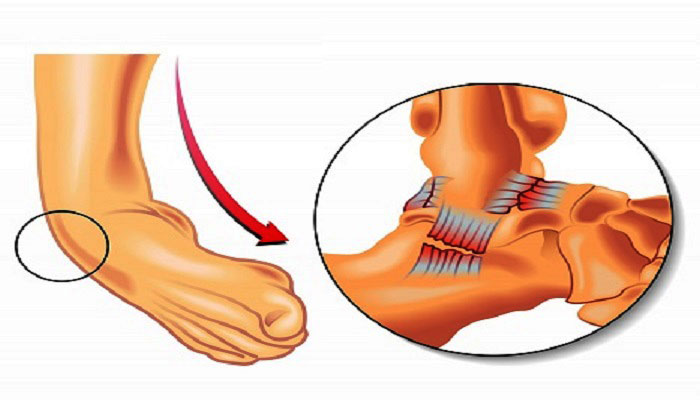
ضایعه عمده در پیچ خوردگی مچ پا آسیب لیگامان با رباط های اطراف مفصل مچ پا است. این لیگامان ها در دو طرف مفصل قرار داشته و مفصل را محکم و سرجای خود نگه میدارند. لیگامان های مچ پا اجازه میدهند تا استخوان های دو طرف مفصل فقط در جهت های خاصی حرکت کنند و مانع از حرکت و جابجایی استخوان ها در جهات دیگر میشود .
لیگامان ها یا رباط ها بافتهای محکم ولی قابل انعطافی هستند که در موقع حرکت مفصل در جهات خاصی کش میایند و با برگشت وضعیت مفصل به حالت اولیه دوباره به طول اول خود برمیگردند. وقتی که استخوان های دو طرف مفصل در جهاتی که اجازه حرکت ندارند بیش از حد جابجا شوند ممکن است لیگامان ها تحمل نیروهای وارده را نداشته و پاره شوند. مکانیسم اصلی پیچ خوردن یا رگ به رگ شدن مچ پا هم همین است .
مهمترین رباط های مچ پا در قسمت داخلی و خارجی آن قرار دارند. آسیب رباط خارجی مچ پا بر اثر انحراف شدید مچ پا به سمت داخل بوجود میاید. این آسیب بسیار شایع تر از آسیب رباط داخلی مچ پا است که بر اثر منحرف شدن و چرخش پا به سمت خارج ایجاد میشود .
برحسب شدت آسیب لیگامان ها، رگ به رگ شدن مچ پا را به سه درجه تقسیم میکنند .
- پاره شدن نسبی فیبر های لیگامان
تشخیص پیچ خوردگی مچ پا چگونه است
علائم پیچ خوردگی مچ پا شامل درد و تورم در قسمت خارجی مچ پا است . ممکن است کبودی و خونمردگی هم در این ناحیه دیده شود. حرکت دادن مچ پا بخصوص حرکان چرخشی مچ، چه به توسط خود بیمار و چه به توسط پزشک دردناک است .
چون این علائم ممکن است به علت شکستگی مچ پا هم بوجود آید پزشک معالج از مچ پای بیمار رادیوگرافی ساده به عمل آورده و از اینکه شکستگی در ناحیه وجود ندارد مطمئن میشود. پارگی های شدید لیگامان های مچ پا ممکن است همراه با آسیب غضروف مفصلی سطح بالایی استخوان تالوس باشد به همین علت گاهی اوقات پزشکارتوپد برای بررسی بیشتر سطح مفصلی استخوان تالوس از ام آر آی استفاده میکند .
پارگی رباط های قسمت خارجی مچ پا میتواند در یک یا چند تای آنها ایجاد شود.
رگ به رگ شدن مچ پا با مکانیسم کشش رباط ها در بچه ها نادر است . بروز علائم شبیه رگ به رگ شدن مچ پا در بچه ها اغلب به علت آسیب صفحات رشد پایین درشت نی و نازک نی است. آسیب این صفحات رشد ممکن است در رادیوگرافی ساده مچ پا بصورت شکستگی صفحه رشد دیده شود. با این حال در اکثر اوقات آسیب صفحات رشد انتهای پایینی درشت نی و نازک نی آثاری در رادیوگرافی مچ پا از خود نشان نمیدهند .
بعد از پیچ خوردن مچ پا درد و تورم معمولا 3-2 روز طول میکشد. درمان رگ به رگ شدن مچ پا معمولا غیر جراحی است .
درمان غیر جراحی
زمان بهبودی رگ به رگ شدن مچ پا معمولا 6-4 هفته است و تنها کاری که در این مدت باید انجام داد حمایت از مچ پا است. حتی پارگی های کامل لیگامان هم معمولا با مدتی حمایت از مچ پا بهبود میابند. اقداماتی که برای آسیب های نوع یک لازم است عبارتند از :
- پای آسیب دیده را به زمین نگذارید
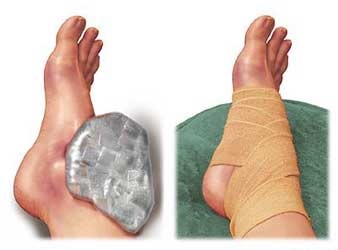
- سرد کردن مچ پا با گذاشتن کیسه پلاستیکی حاوی خرده های یخ روزی 4-3 بار و هر بار 30-20 دقیقه
- پانسمان فشاری روی مچ پا با بانداژ کشی یا مچ بند کشی
- بالا نگه داشتن پا بالاتر از سطح قلب در 48 ساعت اول
اقداماتی که برای آسیب های نوع دوم انجام میشود مانند اقدامات آسیب های نوع است به علاوه اینکه مچ پا باید مدتی با یک آتل بیحرکت شود .در آسیب های نوع سوم مچ پا باید بمدت 3-2 هفته به توسط گچ گیری بیحرکت شود .
بعد از انجام اقدامات فوق لازم است تا با انجام نرمش های طبی خاص زیر نظر متخصص ارتوپد یا فیزیوتراپ، دامنه حرکات مچ پا را بهبود داد، قدرت عضلات ساق را افزایش داد و مهمتر از همه اینها، نرمش های خاصی را برای افزایش حس درک وضعیت برای مچ پا انجام داد وگرنه احتمال زیادی دارد که بعد از مدتی این پیچ خوردگی دوباره تکرار شود .
در صورتیکه رگ به رگ شدن مچ پا درست تشخیص داده نشده و درمان نشود ممکن است در دراز مدت ایجاد درد مزمن و ناپایداری مچ پا بکند .
درمان جراحی پیچ خورگی مچ پا
بندرت نیاز میشود و فقط در مواردی که بعد از ماهها بازبروری، ناپایداری مچ پا باقی میماند انجام میشود. توسط عمل جراحی لیگامان های پاره شده بازسازی میشوند .
پیشگیری از رگ به رگ شدن مچ پا
بهترین روش پیشگیری، حفظ قدرت و بالانس و هماهنگی عضلات ساق و کف پا و قابلیت انعطاف مفصل است. به این تکات باید توجه شود
- قبل از انجام هر ورزشی باید خود را با انجام نرمش های کششی مورد نیاز گرم کرد .
- روی زمین های صاف راه بروید و بدوید .
- وقتی در حین ورزش احساس خستگی و درد در ساق و مچ پا کردید به ورزش ادامه ندهید .
اگر قبلا یک بار مچ پای شما رگ به رگ شده است در صورتیکه لیگامان ها به خوبی بهبود نیابند ممکن است رگ به رگ شدن بعدها مکرراً تکرار شود. اگر درد بیش از شش هفته باقی بماند و مچ پای شما ناپایدار باشد وضعیت شما مزمن شده است . در این صورت باید تا مدتی مچ پای خود را از اعمال فشار های نابجا محافظت کرده و با انجام نرمش های لازم انعطاف را به مفصل و قدرت را به عضلات اندام تحتانی خود برگردانید و مهمتر از اینها حس تعادل و بالانس Proprioception را که عموماً بعد از پیچ خوردگی مچ پا مختل میشود بهبود دهید .
این اقدامات باید با راهنمایی متخصص ارتوپدی و زیر نظر یک فیزیوتراپ متبحر انجام شوند. در این موارد گاهی اوقات استفاده از کفی خاصی در زیر کفش که قسمت خارجی پاشنه را چند میلیمتر بالاتر بیاورد Lateral heel wedge میتواند مشکلات بیمار را کمتر کند. در صورت عدم بهبودی ممکن است لازم شود تا لیگامان های مچ پا با عمل جراحی بازسازی شوند .
پیچ خوردگی مزمن و مکرر مچ پا به چه علت ایجاد میشود
پیچ خوردگی مزمن مچ پا Chronic ankle sprain به مواردی گفته میشود که بعد از گذشت شش هفته از پیچ خوردگی مچ پا، درد همچنان در ناحیه مچ باقی مانده است و پیچ خوردگی مکرر مچ پا Recurrent ankle sprain وقتی است که مچ پا بعد از بهبودی نسبی از آسیب قبلی در ماه ها یا سال های بعد بطور مکرر پیچ میخورد .
این دو وضعیت بطور شایعی همراه یکدیگر دیده میشود. در این بیماران معمولا درد و تورم ناشی از پیچ خوردگی مچ پا بطور کامل از بین نرفته و مچ پای بیمار بعدها بطور مکرر پیچ خورده و تورم و درد آن برای چند روز تا چند هفته بیشتر میشود . در بسیاری از مواقع این ماندگاری درد یا تکرار پیچ خوردگی به علت شدت آسیب اولیه است .
علت پیچ خوردگی مکرر و مزمن مچ پا چیست
بعد از هر پیچ خوردگی مچ پا تعدادی از رباط های اطراف مچ پاره میشوند ولی با درمان مناسب (شامل مدتی بیحرکت کردن مچ پا) معمولا این رباط های پاره شده دوباره بهم متصل شده و جوش میخورند. گاهی اوقات بخصوص اگر درمان مناسبی برای بیمار انجام نشده باشد رباط ها جوش میخورند ولی در وضعیت نامناسب. به این معنا که بعد از جوش خوردن طول اولیه خود را بدست نمیاورند. بلند شدن طول رباط موجب لق شدن مفصل و افزایش ناپایداری آن و در نتیجه پیچ خوردگی مکرر میشود .
در پیچ خوردگی مکرر مچ پا ممکن است رباط مچ دچار پارگی شدید و کامل شده باشد و یا ممکن است درمان به درستی صورت نگرفته باشد. علت هر چه باشد نتیجه آن ماندگاری درد و ناپایدار شدن مچ پا به علت از بین رفتن قدرت رباط جانبی است .
در این بیماران در اغلب اوقات دو مشکل دیگر هم وجود دارد. یکی این که عضلات ساق که تاندون آنها از اطراف مچ پا عبور کرده و در حفظ پایداری مفصل کمک میکنند ضعیف میشوند و دیگر اینکه بدنبال آسیب اولیه اعصاب حسی اطراف مفصل هم آسیب میبینند .
اعصاب حسی مفصل بطور دائم اطلاعات دقیقی از وضعیت مفصل به مغز ارسال میکنند. این اطلاعات بصورت غیر ارادی در مغز تحلیل شده و سپس مغز با ارسال دستوراتی به عضلات ساق، که آنهم غیر ارادی است موجب میشود تا بدن در هر لحظه موقعیت خود را بر روی مچ پا متعادل نگه دارد .
با آسیب دیدن این اعصاب مغز به درستی نمیداند وضعیت قرار گیری مفصل چیست و نمیتواند دستورات لازم را به عضلات ساق برای حفظ تعادل مچ پا بفرستد. از طرفی عضلات ساق هم ضعیف شده اند. در این شرایط مچ پا نمیتواند تعادل و پایداری خود را در موقع راه رفتن روی زمین های ناهموار حفظ کند و بطور مکرر دچار پیچ خوردگی میشود .
اساس درمان پیچ خوردگی مکرر مچ پا بر سه پایه است. کنترل، اجتناب و بازپروری
کنترل
منظور از کنترل، کنترل درد است و از راه های زیر عملی میشود
- سرما درمانی : با استفاده از کیسه پلاستیکی حاوی خرده های یخ که در یک پارچه کلفت پوشیده شده بر روی مچ پا میتوان پا را سرد کرد و سرما میتواند در کاهش درد موثر باشد. این روش بیشتر مناسب زمانی است که مچ پا متورم است .
- بعد از 2-1 هفته که ورم مچ کم شد میتوان از گرمای موضعی یه توسط یک حوله برقی یا کیسه آب گرم برای کاهش درد استفاده کرد .
- استفاده از داروهای ضد درد مانند استامینوفن یا بروفن
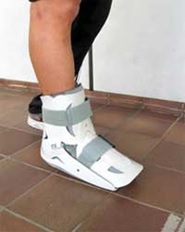
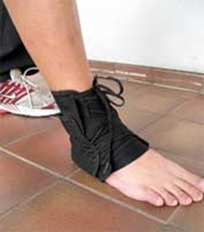
- استفاده از یک بریس مچ پا برای محدود کردن حرکات مچ پا مناسب است. همچنین بیمار میتواند برای مدتی بجای کفش از یک پوتین استفاده کند بطوریکه با بستن بند های آن مچ پا حرکت کمتری داشته باشد .
اجتناب
منظور از اجتناب، دوری کردن از فعالیت هایی است که شدت درد را افزایش میدهند .
از کفش های نامناسب استفاده نکنید. کفش های تنگ یا گشاد، کفش های پاشنه بلند، کفش های با اشکال نامتعارف مناسب نیستند. بهترین کفش آنست که ارتفاع پاشنه حدود دو سانتیمتر داشته و ساق بلند باشد بطوریکه مچ پا را محکم گرفته و تا مدتی مانع از حرکات زیاد آن شود .
استفاده از کفی داخل کفش یا زیر پاشنه کفش بطوریکه قسمت خارجی پاشنه حدود پنج میلیمتر بلندتر باشد Lateral heel wedge ممکن است بتواند با کم کردن کشش روی رباط های آسیب دیده در خارج مچ پا احتمال تکرار پیچ خوردگی را کم کند. سعی کنید روی زمین ناهموار راه نروید و از پله یا نردبان استفاده نکنید .
بازپروری
منظور از بازپروری انجام حرکات نرمشی مناسب است. مهمترین و اساسی ترین روش درمان این بیماری انجام نرمش های مناسب مچ با است. هدف از نرمش ها دو تا است .
- کشش آرام و تدریجی رباط های اطراف مچ پا برای بدست آوردن حداکثر قابلیت انعطاف پذیری با استفاده از نرمش های خاص
- تقویت عضلات ساق برای بدست آوردن حداکثر پایداری مچ پا . تقویت عضلاتی از ساق که موجب حرکت مچ میشوند بخصوص تقویت عضلاتی که مچ را به خارج میچرخانند ( آنها که موجبEversion مچ پا میشوند ) میتواند پایداری مچ پا را افزایش دهد . نرمش های خاصی هم وجود دارد که میتواند حس کنترل حرکتی مچ پا را تقویت کرده و کنترل مغز بر روی عضلات مچ را بیشتر کند .
در اکثریت قریب به اتفاق بیماران انجام درست اقدامات فوق به مدت کافی میتواند مشکل بمار را حل کند. در مواردی مقاوم به درمان ممکن است عمل جراحی بتواند به بیمار کمک کند. جراحی این بیماران بصورت بازسازی رباط های آسیب دیده اطراف مچ پا است .
چه نرمش هایی را باید برای بازپروری بعد از پیچ خوردگی مچ پا انجام داد ؟
یکی ار مهمترین قدم های درمانی بعد از هر پیچ خوردگی مچ پا انجام درست نرمش هایی است که با استفاده از آنها قابلیت انعطاف به مفصل مچ پا باز گشته و قدرت عضلات ساق به حد اولیه برمیگردد. بدون انجام درست این نرمش ها احتما اینکه پیچ خوردگی مزمن شده و بعدا مچ پا بطور مکرر دچار پیچ خوردگی شود زیاد است .
اگر به هر دلیلی بیمار دچار پیچ خوردگی مزمن و مکرر مچ پا شود هم انجام درست این نرمش ها میتواند کمک زیادی به بهبودی او بکند .
طریق انجام نرمش ها به این طریق است که به محض اینکه توانستید فشار را روی پاشنخ خود تحمل کنید نرمش زیر با حوله را انجام دهید و وقتی انجام این نرمش برای شما آسان شد نرمش های ایستاده کشش کاف و سولئوس را انجام دهید .
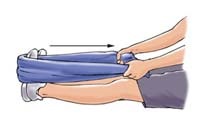
کشش با حوله
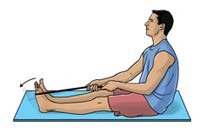
روی زمین بنشینید و یک پایتان را کاملا به سمت جلو بکشید. یک ملحفه بلند را بصورت حلقه از زیر پنجه پا عبور دهید. در همان حال که زانو را در حالت کاملا کشیده نگه داشته اید، ملحفه را به سمت خود بکشید. حالت کشش را 30-15 دقیقه حفظ کرده و سپس رها کنید. این حرکت را سه مرتبه تکرار کنید .
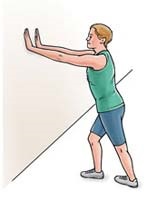
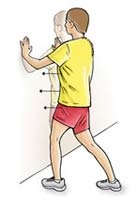
کشش عضلات پشت ساق در حالت ایستاده
در حالی که رو به یک دیوار ایستاده اید کف هر دو دستتان را روی دیوار قرار دهید بطوریکه کف دستانتان در ارتفاع چشمانتان باشند. یک پای شما باید عقب تر از پای دیگر باشد در حالیکه کف و پاشنه این پا کاملا روی زمین قرار گیرد. پای دیگر جلوتر باشد. کف پایی را که عقب تر است قدری به سمت داخل بچرخانید. به آرامی به طرف دیوار خم شوید بطوریکه در عضلات پشت ساق خود احساس کشش بکنید. این حرکت را 30-15 دقیقه حفظ کرده و سپس رها کنید. این حرکت را سه مرتبه برای هر پا تکرار کنید .
کشش سولئوس در حالت ایستاده
در حالی که رو به یک دیوار ایستاده اید کف هر دو دستتان را روی دیوار قرار دهید بطوریکه کف دستانتان در ارتفاع قفسه سینه شما باشند. یک پای شما از پای دیگر عقب تر باشد. در حالیکه کف و پاشنه این پا کاملا روی زمین قرار گیرد. پای دیگر جلوتر باشد. کف پایی را که عقب تر است قدری به سمت داخل بچرخانید. و هر دو زانوی شما در حالت کمی خم شده قرار بگیرد. به آرامی به طرف دیوار خم شوید بطوریکه در عضلات پایین پشت ساق خود احساس کشش بکنید .
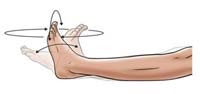
حرکت مچ پا
در حالیکه دراز کشیده اید یا نشسته اید هر دو پای خود را کاملا به سمت جلو بکشید. مچ پای خود را به سمت بالا ببرید به طوری که انگشت شست شما به طرف سر شما حرکت کند و سپس مچ پا را به سمت پایین ببرید بطوریکه انگشت شست شما از شما دور شود. سپس مچ پا را به سمت داخل و خارج بچرخانید بطوریکه انگشت شست شما به سمت پای مقابل نزدیک شود و سپس از آن دور شود. سپس مچ پا را بصورت یک دایره بچرخانید. دقت کنید که ساق خود را حرکت ندهید. تنها مچ و کف پا را حرکت دهید. در هر سمتی ده مرتبه حرکت را تکرار کنید. در هر سمتی که حرکت را انجام میدهید سعی کنید تا آخرین جایی که میتوانید پا را حرکت دهید .
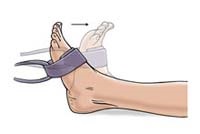
حرکت مچ پا به عقب تحت مقاومت
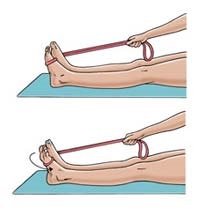
روی زمین بنشینید و یک پای خود را کاملا به سمت جلو و به طرف دیوار بکشید. با گره زدن دو سر یک نوار لاستیکی یک حلقه لاستیکی درست کنید. یک سر حلقه را به دیوار جلو متصل کنید و حلقه را از پشت پای خود عبور دهید. آنقدر از دیوار فاصله بگیرید که مچ پای شما کاملا در حالت خم به پایین باشد و نوار لاستیکی هم در حالت مستقیم قرار گیرد . مچ پای خود را به سمت بالا حرکت دهید بطوریکه انگشتان شما به سرتان نزدیک تر شوند و در حالیکه حلقه لاستیکی تحت کشش قرار گیرد. در این حال حلقه لاستیکی یک کشش را به پای شما به طرف پایین وارد میکند. سپس به آرامی پا را به حالت اول برگردانید . این حرکات را در سه مرحله ده تایی تکرار کنید .
حرکت مچ پا به پایین تحت مقاومت
روی زمین بنشینید و یک پای خود را کاملا به سمت جلو بکشید. با گره زدن دو سر یک نوار لاستیکی یک حلقه لاستیکی درست کنید. یک سر حلقه را با دستان خود گرفته و حلقه را از کف پای خود و از زیر پجه پا عبور دهید. مچ پای خود را به سمت پایین حرکت دهید بطوریکه انگشتان شما از سرتان دور تر شوند و در حالیکه حلقه لاستیکی تحت کشش قرار گیرد. در این حال حلقه لاستیکی یک کشش را به پای شما به طرف بالا وارد میکند . سپس به آرامی پا را به حالت اول برگردانید. این حرکات را در سه مرحله ده تایی تکرار کنید .
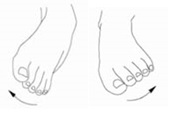
حرکت چرخشی مچ پا به داخل تحت مقاومت
روی زمین بنشینید و دو پای خود را کاملا به سمت جلو بکشید بطوریکه یک پای شما روی پای دیگر قرار بگیرد . با گره زدن دو سر یک نوار لاستیکی یک حلقه لاستیکی درست کنید. یک سر حلقه را از زیر پنجه پای زیرین عبور دهید و سپس آنرا از کنار پای رویی عبور دهید. سر دیگر حلقه لاستیکی را با دستان خود بگیرید. پای زیرین را به سمت داخل بچرخانید بطوریکه حلقه لاستیکی در مقابل حرکت آن مقاومت ایجاد کند. سپس به آرامی پا را به حالت اول برگردانید. این حرکات را در سه مرحله ده تایی تکرار کنید .
حرکت چرخشی مچ پا به خارج تحت مقاومت
روی زمین بنشینید و دو پای خود را کاملا به سمت جلو بکشید بطوریکه فاصله دو پای شما به اندازه عرض شانه شما باشد. با گره زدن دو سر یک نوار لاستیکی یک حلقه لاستیکی درست کنید. یک سر حلقه را از زیر پنجه یک پا عبور دهید و سپس آنرا از کنار خارجی پای دیگر عبور دهید. سر دیگر حلقه لاستیکی را با دستان خود بگیرید. پای را به سمت خارج بچرخانید بطوریکه حلقه لاستیکی در مقابل حرکت آن مقاومت ایجاد کند . سپس به آرامی پا را به حالت اول برگردانید. این حرکات را در سه مرحله ده تایی تکرار کنید .
برای تقویت حرکات چرخشی مچ به بیرون و داخل میتوان نرمش ها را به طریق زیر هم انجام داد .
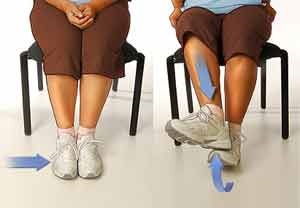
در حالیکه قسمت خارجی مچ پای آسیب دیده را بر روی قسمت خارجی پای سالم قرار میدهیم سعی میکنیم مچ پای آسیب دیده را به سمت خارج بچرخانیم ولی با پای سالم جلوی حرکت آنرا بگیریم. در حرکت دیگر دو پا را کنار هم جفت کرده و سعی میکنیم مچ پای آسیب دیده را به طرف داخل بچرخانیم ولی با پای سالم جلوی حرکت آنرا بگیریم .
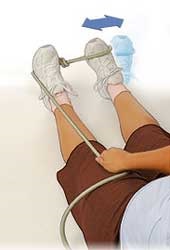
برای تقویت عضلاتی که مچ پا را به خارج میچرخانند میتوان نرمش زیر را انجام داد. در حالیکه پنجه پای آسیب دیده را در حلقه انتهایی یک طناب گذاشته ایم و طناب را از زیر پای سالم عبور داده و با دست میگیریم سعی میکنیم تا مچ پای آسیب دیده را به سمت خارج بچرخانیم .
بلند شدن روی پنجه
سر هر دو پا بایستید در حالیکه با هر د دست خود پشت یک صندلی را برای حفظ تعادل گرفته اید. روی هر دو پنجه پا بلند شوید و پنج ثانیه در همان حال باقی بمانید سپس به آرامی دوباره پاشنه پاها را به روی زمین برگردانید. این حرکت را در سه مرحله ده تایی تکرار کنید. وقتی توانایی شما بیشتر شد میتوانید با یک پای خود بلند شوید .
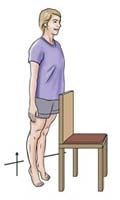
یک قدم به بالا
سر پا بایستید و کف پای مشکل دار را بر روی یک پله یا یک بلوک به ارتفاع 12-8 سانتیمتر که در کنار پا است قرار دهید. پای دیگر هم بر روی زمین باشد . بر روی پایی که بر روی پله است بلند شوید. سپس به آرامی به سر جای اول برگردید. این حرکات را در سه مرحله ده تایی تکرار کنید .

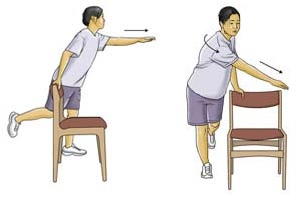
تمرینات تعادلی
سر پا کنار یک صندلی بایستید بطوریکه پای مشکل دار شما از صندلی به دور باشد. پای سالم را از زمین بلند کنید و فقط بر روی پای مشکل دار بایستید. در حالیکه دستی که از صندلی دور است را به جلو کشیده اید تنه خود را به سمت جلو متمایل کرده و پای سالم شما به سمت عقب برود. سپس به آرامی به سر جای خود برگردید. حرکت را ده مرتبه تکرار کنید. سپس در حالیکه دستی که از صندلی دور است را به طرف صندلی کشیده اید تنه خود را به سمت صندلی متمایل کرده و پای سالم شما به سمت عقب برود. سپس به آرامی به سر جای خود برگردید. حرکت را ده مرتبه تکرار کنید .
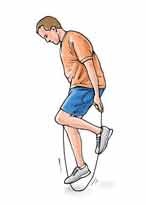
طناب زنی
برای پنج دقیقه با هر دوپا و سپس برای پنج دقیقه روی یک پا طناب بزنید .
.
تمرینات با Wobble board
این وسیله از یک دایره چوبی یا پلاستیکی درست شده که زیر آن یک نیم کره قرار دارد. گاهی بجای دایره از یک صفحه مستطیلی استفاده میشود. نرمش با استفاده از این وسیله آخرین مرحله تقویت عضلات مچ پا است. در این نرمش ها نه تنها عضلات ساق تقویت میشوند بلکه توانایی تعادل و کارکرد اعصابی که حس موقعیت مفصلی را عهده دارند هم بهبود میابد .
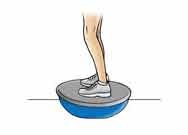
- در حالیکه پا ها را در دو طرف کنار دایره قرار داده اید روی دایره قرار بایستید. دایره را به سمت جلو و عقب و سپس چپ و راست خم کنید. هر حرکت را سی مرتبه تکرار کنید .
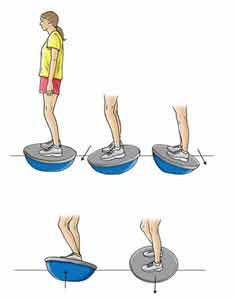
- در حالیکه پا ها را در دو طرف کنار دایره قرار داده اید روی دایره قرار بایستید و سپس در حالیکه یک سمت دایره روی زمین است دایره را سه مرتبه در جهت عقربه های ساعت و سی مرتبه در خلاف آن بچرخانید .
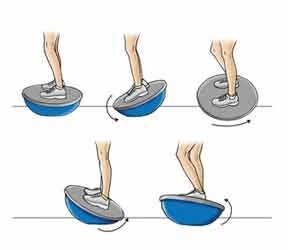
- در حالیکه پا ها را در دو طرف کنار دایره قرار داده اید روی دایره قرار بایستید و سعی کنید به مدت دو دقیقه نگذارید هیچ جایی از محیط دایره با زمین تماس پیدا کند .
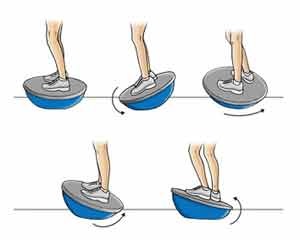
- در حالیکه پا ها را در دو طرف کنار دایره قرار داده اید روی دایره قرار بایستید. دایره را در جهت عقربه های سایت و سپس در خلاف آن بچرخانید ولی در هیچ حالی اجازه ندهید محیط دایره با زمین تماس پیدا کند .
- وقتی توانستید تمام تمرینات بالا را براحتی انجام دهید فقط با یک پای مشکل دار روی دایره بایستید و حرکات گفته شده را انجام دهید .
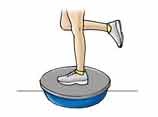
- وقتی توانستید تمام تمرینات بالا را براحتی انجام دهید فقط با یک پای مشکل دار روی دایره بایستید و چشمان خود را ببندید و حرکات گفته شده را انجام دهید .

 ی عضلانی اطراف هم احساس میشود. از طرفی 2 نوع درد در این نواحی وجود دارد یکی درد ناشی از انقباض این نقاط و دیگری درد در کیسهی عضله و یا دیگر بافتهای نرم مثل پوست، لیگامنت و تاندونها که به درد فیبروز معروف بوده است.
ی عضلانی اطراف هم احساس میشود. از طرفی 2 نوع درد در این نواحی وجود دارد یکی درد ناشی از انقباض این نقاط و دیگری درد در کیسهی عضله و یا دیگر بافتهای نرم مثل پوست، لیگامنت و تاندونها که به درد فیبروز معروف بوده است.


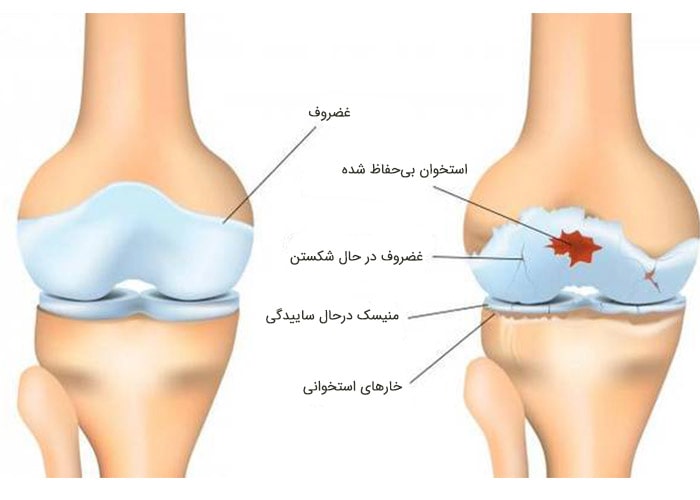
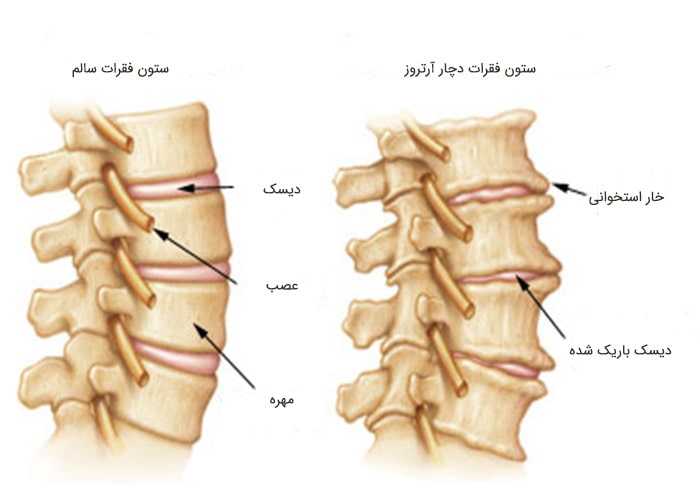

 برخی از تمرینهای ورزشی به بهبود علائم آرتروز انگشتان دست کمک میکنند
برخی از تمرینهای ورزشی به بهبود علائم آرتروز انگشتان دست کمک میکنند