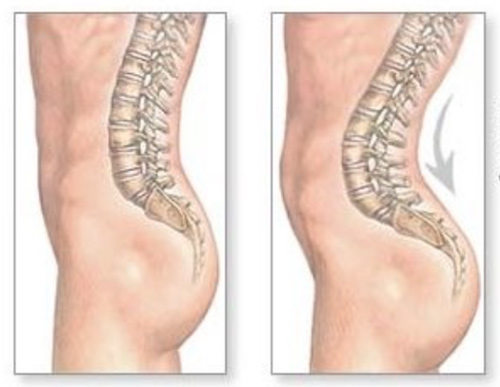
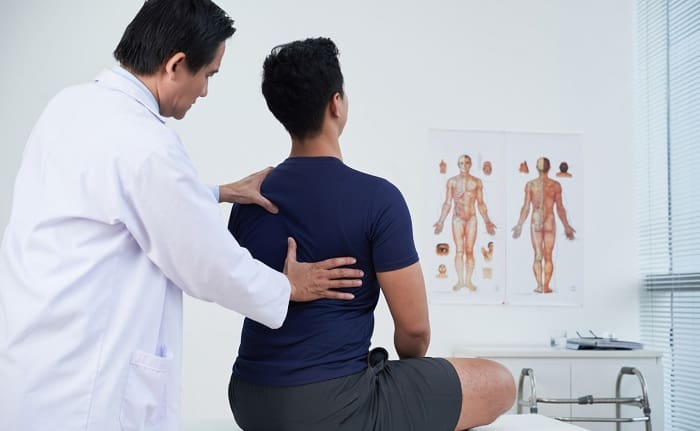
گودی کمر وضعیتی است که با انحنای بیش از حد غیرطبیعی ستون فقرات مشخص میشود. درمان گودی کمر به شدت بیماری، سن و هرگونه نقص عصبی بستگی دارد. در موارد گودی کمر خفیف ممکن است هیچ درمانی شروع نشود و پزشک شما روش “انتظار و زمان” را توصیه کند و هر 4 تا 6 ماه گودی کمر شما را معاینه کند. در صورت مشاهده هرگونه پیشرفت در انحنا، میتواند درمان را شروع کند. پزشک ممکن است برای افزایش دامنه حرکت، انعطافپذیری، و قدرت کمر شما فیزیوتراپی (برنامه ورزشی) را توصیه شود. مسکنها و داروهای ضد التهابی ممکن است برای تسکین درد و التهاب تجویز شوند. استفاده از بریس ممکن است برای جلوگیری از بدتر شدن گودی کمر لازم باشد. جراحی نیز ممکن است در صورت شدید بودن گودی کمر و وجود درگیری عصبی لازم باشد.
علل عمده گودی کمر در کودکان، بزرگسالان و در دوران بارداری چیست؟
علل شایع گودی کمر
شایعترین علل گودی کمر عبارتند از:
- دیسکیت
- چاقی
- قوز
- پوکی استخوان
- اسپوندیلولیستزیس
علل گودی کمر در کودکان
علت گودی کمر کودکان عبارتند از:
- پاسچر نامناسب
- جراحی قبلی ستون فقرات
- آسیبدیدگی لگن یا باسن
- مادرزادی
- ژنتیک
- کوتولگی
- سایر اختلالات ستون فقرات
علل گودی کمر در زنان در دوران بارداری
به گفته برخی محققان، گودی کمر در بارداری به علت قرار گرفتن ستون فقرات به سمت مرکز ثقل بدن است زیرا افزایش وزن حاملگی باعث بزرگ شدن شکم میشود. ممکن است وضعیت کمر زن بعد از زایمان دوباره تغییر کند و به حالت قبل بازگردد.
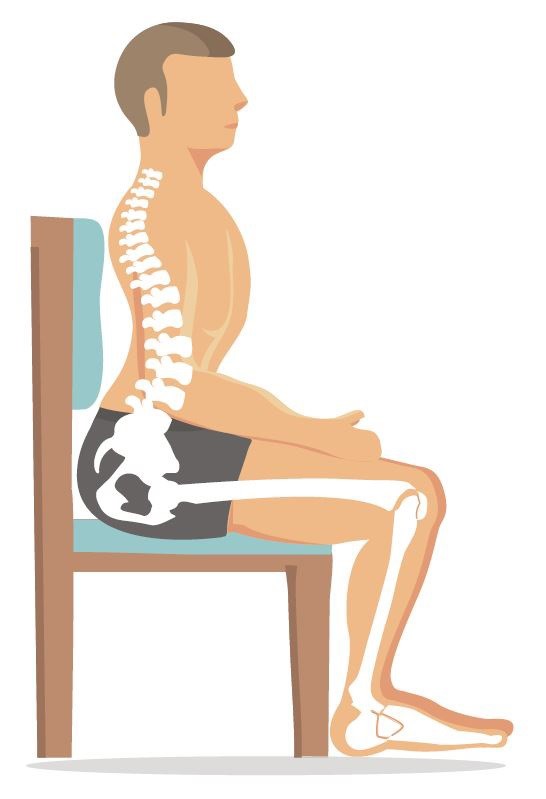
علائم و عوارض گودی کمر
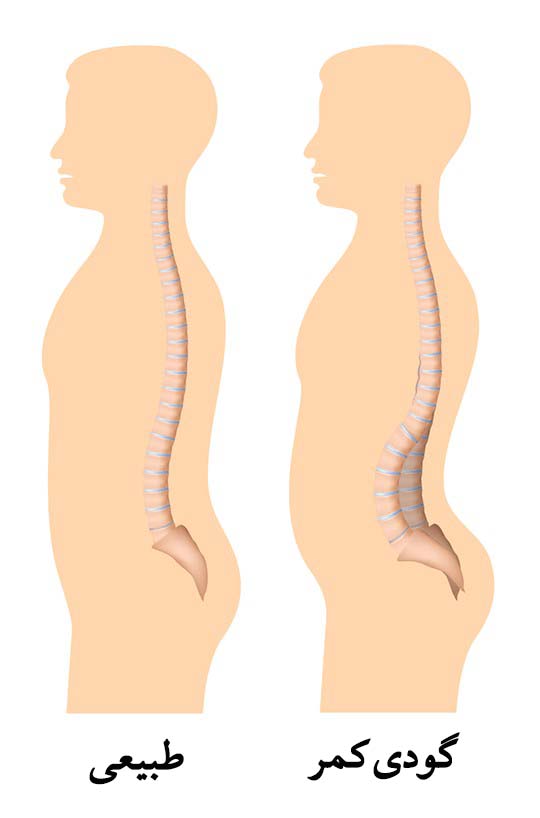
علائم و نشانه های گودی کمری (گودی ستون فقرات) ممکن است شامل موارد زیر باشد:
- ظاهر پشت تابدار یا وضعیت غیرطبیعی همراه با قوس ستون فقرات
- باسن برجستهتر به نظر میرسد
- هنگام دراز کشیدن به پشت، شکاف یا قوس زیادی بین قسمت تحتانی کمر و سطح صاف وجود دارد
- ناراحتی و یا درد کمر
- مشکل در حرکت جهتهای خاص
همچنین برخی از افراد مبتلا به گودی کمر ممکن است دچار مشکلات عصبی (بیحسی / سوزن سوزن شدن اندام تحتانی، کنترل ضعیف مثانه، ضعف، دردهای الکنریکی مانند شوک الکتریکی) شوند.
چه روشها و آزمایشاتی برای تشخیص گودی کمر انجام میشود؟
روشها و آزمایشات برای تشخیص گودی کمر عبارت است از گرفتن تاریخچه پزشکی بیمار و سپس معاینه فیزیکی. آزمایشهای دیگر مانند اشعه ایکس و / یا سیتی اسکن ستون فقرات نیز میتوانند در تشخیص این بیماری کمک کنند.
درمان گودی کمر
توصیههای درمانی بر اساس ترکیبی از شدت انحنای ستون فقرات، تأثیر بر توانایی بیمار در عملکرد روزانه، سن و سایر شرایط پزشکی انجام میشود. در موارد بسیار ویژه در افراد جوانتر، ظاهر زیبا یکی از دلایل برای جراحی است. به طور کلی، درمان باید با شدت بیماری و خطرات علائم مطابقت داشته باشد.
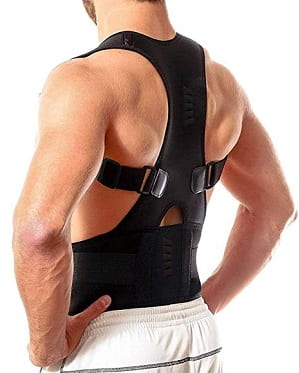
بریس
در اشکال خفیفتر ناهنجاریهای ستون فقرات، استفاده از بریس میتواند گزینه مناسبی برای بیماران جوانتر باشد تا ستون فقرات را به رشد صاف و مستقیم ترغیب کند. درمان بزرگسالان با بریس ممکن است درد آنها را تسکین دهد، اما ناهنجاری را اصلاح نمیکند. استفاده از بریس ممکن است مشکلاتی مانند سوزش پوستی یا عدم استفاده از عضلات ایجاد کند.
فیزیوتراپی
پایه اصلی درمان، انعطافپذیری و تقویت هسته ستون فقرات است که با فیزیوتراپی (PT) قابل انجام است. اشکال قابل قبولی از درمان فیزیوتراپی وجود دارد اما همه آنها یک جزء فعال دارند که در آن بیمار ورزش میکند، عضله ستون فقرات را تقویت میکند، و دامنه حرکت و تعادل خود را بهبود می بخشد. این اتفاقات در طی یک فرایند فعال رخ میدهد و صرفاً محدود به روشهای غیرفعال مانند گرما، یخ یا ماساژ نیست.
دستکاری ارتوپدی: درمان دستی
درمان دستی شامل دستکاری و موبیلیزاسیون است. این روش درمانی شامل بازگرداندن تحرک (به عنوان مثال دامنه حرکت) به مفاصل سفت و کاهش درد است. دستکاری یک حرکت سریع منفعل و کنترل شده برای رها کردن مفصل در موقعیت صحیح و / یا کاهش اسپاسم عضلانی است که ممکن است باعث تحریک عصب نخاعی شود.
قبل از درمان دستی ممکن است یک درمان منفعل انجام شود. درمان منفعل ممکن است شامل استفاده از گرما، اولتراسوند یا تحریک الکتریکی باشد. این روشهای درمانی باعث آرامش و گرم شدن بافت نرم و زیرین میشوند که مفاصل راحتتر دستکاری شوند.
تحریک الکتریکی
تحریک الکتریکی به عنوان تحریک عصب الکتریکی از راه پوست (TENS) نیز شناخته میشود. TENS جریان الکتریکی بدون درد را از طریق پوست بیمار به اعصاب خاص منتقل میکند. این دستگاه یک جریان حرارتی خفیف ایجاد میکند که برای تسکین سفتی و درد موثر است و به بهبود دامنه حرکت (تحرک) کمک میکند. ممکن است از این روش درمانی برای کنترل درد حاد و درد مزمن استفاده شود.
انتشار میوفاسیال
فاسیا پوستی از بافت همبند است که از عضلات، استخوانها و اندامها پشتیبانی میکند. استرس ناشی از آسیب یا پاسچر نامناسب باعث سفت شدن فاسیا میشود. به دلیل محدودیت فاسیا، ماهیچهها و استخوانها ممکن است از جایی کشیده شوند که باعث ایجاد درد میشود. فیزیوتراپیست از انگشتان دست، کف دست، آرنج و ساعد خود برای کشش محکم و آرام فاسیا استفاده میکند.
اولتراسوند
اولتراسوند یک روش درمانی غیرتهاجمی رایج است که برای درمان درد کمر و گردن، آسیب تاندون و رباط، اسپاسم عضلات، مشکلات مفاصل و سایر مشکلات مرتبط با ستون فقرات مورد استفاده قرار میگیرد.
فیزیوتراپیست برای ایجاد یک سطح بدون اصطکاک، ژل را روی پوست بیمار اعمال میکند و پروب اولتراسوند را به آرامی بر روی ناحیه تحت درمان میچرخاند. اولتراسوند از امواج صوتی با فرکانس بالا برای انتقال گرما به عمق بافتها (به عنوان مثال عضلات) استفاده میکند. این روش درمانی باعث گردش خون و بهبودی اندام میشود، اسپاسم عضلانی و التهاب را کاهش میدهد و به کاهش درد کمک میکند.
یخ و گرما درمانی
یخ هرگز به طور مستقیم بر روی پوست اعمال نمیشود زیرا سرمای بیش از حد میتواند به بافت پوست آسیب برساند. سدی مانند حوله بین پوست و منبع سرما قرار دهید. یخ به کاهش جریان خون و در نتیجه کاهش تورم، التهاب، و درد کمک میکند.
گزینههای گرما درمانی شامل بستههای حرارتی (به علاوه یک محافظ پوست) و اولتراسوند است. گرمای مرطوب باعث افزایش گردش خون در منطقه آسیبدیده میشود. خون حامل مواد مغذی مورد نیاز در منطقه است و به بیرون راندن سموم کمک میکند. گرما به آرامش عضلات سفت و کاهش درد کمک میکند.
آب درمانی و ورزش
بیماران مبتلا به آرتروز، آرتریت روماتوئید، تنگی کانال نخاعی، درد کمر و گردن و سایر اختلالات ستون فقرات میتوانند از آب درمانی (هیدروتراپی) استفاده کنند. آب درمانی اغلب در استخر گرم انجام میشود. آب درمانی به تحرک، ضعف، تحمل وزن، درد، انعطافپذیری و هماهنگی میپردازد.
آب گرم عضلات را شل میکند. شناور بودن روی آب باعث میشود مفاصل بدون فشار زیاد جابجا شوند. اغلب اوقات کاری که بیمار بر روی زمین قادر به انجام آن نیست، میتواند در آب انجام شود.
ورزش درمانی
هر کسی میتواند از مزایای ورزش بهرهمند شود. ورزش باعث افزایش قدرت میشود، تعادل و هماهنگی را بهبود میبخشد، باعث بهبود خواب میشود، انعطافپذیری را افزایش میدهد، سیستم قلبی عروقی را تحریک میکند، ماهیچهها را تسکین میبخشد، سفتی عضلانی -اسکلتی را کاهش میدهد، و احساس خستگی و درد را تسکین میدهد. فیزیوتراپیست یک برنامه ورزشی را برای پاسخگویی به نیازهای فردی بیمار تنظیم میکند.
قبل از انجام ورزش، معمولاً یک درمان منفعل و به دنبال آن یک دوره فعالیتهای گرم کردن قبل از ورزش انجام میشود. گرم کردن بدن را با راه رفتن بر روی تردمیل یا دوچرخه سواری ثابت میتوان انجام شود.
آموزش نحوه حرکت ایمن: بیومکانیک
در طی فیزیوتراپی، به بیماران نحوه حفظ وضعیت مناسب آموزش داده میشود. وضعیت مناسب به محافظت از ستون فقرات در برابر فشار و کشیدگی غیرضروری کمک میکند. درد کمر و گردن اغلب به دلیل وضعیت نامناسب بدن ایجاد میشود. یادگیری نحوه بلند کردن اجسام، کشیدن بدن برای رسیدن به چیزی، حمل کردن، ایستادن، نشستن و و بیرون آمدن از ماشین، همه مهارتهای عملی هستند که میتواند در جلوگیری از آسیب و درد و همچنین بازگشت به محل کار و اوقات فراغت کمک کند.
تزریقات برای مدیریت درد
تزریق کورتیزون و داروهای مشابه آن میتواند باعث تسکین موقتی درد ناشی از فشردگی خفیف عصب یا آرتروز مفصل شود. این تزریقها غالباً در گروههای سه تایی تکرار میشوند و به دلیل عوارض جانبی آنها، برای اطمینان فقط یک یا دو بار در سال میتوان تزریق کرد.
جراحی
قبل از در نظر گرفتن عمل جراحی، بیمار باید از روشهای درمانی غیرجراحی استفاده کند و در صورت نتیجه نگرفتن و عدم موفقیت این درمانها در مدیریت درد، به جراحی فکر کند. جراحی باید برای بیمارانی انجام شود که درد آنها از نظر پزشکی مقاوم است، یا دارای علائم عصبی شامل ضعف، بیحسی یا عدم کنترل روده یا مثانه هستند. بدتر شدن تدریجی گودی کمر، دلیل عمدهای برای عمل جراحی است. به همین دلیل است که انحنای کمر بیماران باید هر سال بوسیله اشعه ایکس بررسی شود. به نظر میرسد گودی کمر شدید ناپایدار بوده و با وجود همه تلاشها در درمان غیرجراحی، بدتر میشوند و مانند یک درخت در حال سقوط، از حد خاصی فراتر رفته و بدون مداخله جراحی نمیتوان جلوی آن را گرفت.
آیا میتوان گودی کمر را “درمان” کرد؟ پیش آگهی آن چیست؟
پیش آگهی گودی کمر بستگی به این دارد که علائم و علت اصلی آن چقدر خفیف یا شدید است. به عنوان مثال، گود کمر خفیف در کودکان ممکن است به مرور زمان و بدون درمان بهبود یابد، در حالی که گودی کمر شدید ممکن است نیاز به جراحی داشته باشد. با این حال؛ درمان مناسب ممکن است تنها به کاهش علائم منجر شود، یا در بعضی از افراد باعث از بین رفتن گودی کمر و بازگشت به حالت عادی یا نزدیک به حالت عادی باشد.
آیا میتوان از گودی کمر جلوگیری کرد؟
با جلوگیری از عوامل خاصی مانند چاقی، پایچر نامناسب، ضعف عضلات، و تروما ممکن است در برخی افراد از گودی کمر جلوگیری شود. دلایل دیگر مانند گودی کمر مادرزادی یا ژنتیکی قابل پیشگیری نیستند.